Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
Митральный стеноз - это сужение левого атриовентрикулярного отверстия, которое приводит к затруднению опорожнения ЛП и увеличению градиента диастолического давления между ЛП и ЛЖ.
Этиология
Наиболее частой причиной митрального стеноза является ревматический эндокардит.
Более редкими причинами стеноза левого атриовентрикулярного отверстия являются инфекционный эндокардит и атеросклероз с поражением створок митрального клапана (фиброз, кальциноз) и др.
Врожденный митральный стеноз о тносится к разряду казуистических случаев и, как правило, сочетается с другими врожденными аномалиями сердца.
Поражение митрального клапана при ревматическом эндокардите характеризуется :
- утолщением створок митрального клапана (воспалительный отек с последующим развитием фиброзной ткани); сращением комиссур; сращением и укорочением хорд клапана; развитием кальциноза створок, фиброзного кольца и подклапанных структур и другими признаками.
Изменения гемодинамики
Почти все характерные для митрального стеноза гемодинамические расстройства обусловлены значительным сужением левого предсердно-желудочкового отверстия .
Можно выделить несколько гемодинамических следствий существования этого препятствия на пути кровотока.
1. Гипертрофия и дилатация левого предсердия. В норме площадь левого предсердно-желудочкового отверстия составляет 4–6 см2. Уменьшение площади отверстия до 4 см2 и менее создает препятствие диастолическому току крови из ЛП в ЛЖ (так называемый “первый барьер ” ), которое может быть преодолено только при повышении давления в ЛП . Например, если площадь отверстия уменьшается до 1,0–1,5 см2, для поддержания нормального диастолического тока крови давление в ЛП должно возрасти до 20–25 мм рт. ст. и выше (в норме - около 5–7 мм рт. ст.). Повышение давления в левом предсердии приводит к формированию гипертрофии ЛП , а затем и дилатации ЛП.
2. Легочная гипертензия. Вторым гемодинамическим следствием митрального стеноза является застой крови в МКК и повышение давления в легочной артерии .
Различают два варианта легочной гипертензии.
- “Венозная” (“пассивная”) легочная гипертензия
.
Умеренное повышение давления в ЛП (ниже 25–30 мм рт. ст.) затрудняет венозный кровоток в малом круге кровообращения. В результате происходит переполнение венозного русла кровью - застой крови в легких. Повышенное давление в легочных венах гидравлически передается через капилляры на легочную артерию, и развивается так называемая “венозная”, или “пассивная”, легочная гипертензия.
- “Артериальная” (“активная”) легочная гипертензия.
Чрезмерное повышение давления в ЛП (более 25–30 мм рт. ст.), наблюдающееся у части больных с выраженным сужением митрального отверстия, повышает риск разрыва легочных капилляров и/или альвеолярного отека легких. Для предотвращения этих осложнений возникает защитный рефлекторный спазм легочных артериол
(рефлекс Китаева)
, в результате которого уменьшается приток крови к легочным капиллярам из ПЖ, но одновременно резко возрастает давление в легочной артерии (легочная артериальная, или “активная”, гипертензия
).
Длительное существование легочной гипертензии закономерно сопровождается развитием органических пролиферативных и склеротических процессов в стенке артериол МКК, которые постепенно облитерируются. Эти необратимые изменения сосудов малого круга поддерживают стойкое повышение давления в легочной артерии, которое не устраняется даже после хирургической коррекции порока. На пути кровотока появляется так называемый “второй барьер” .
3. Гипертрофия и дилатация правого желудочка - это третье гемодинамическое следствие митрального стеноза, которое развивается в результате длительного существования легочной артериальной гипертензии и повышенной нагрузки сопротивлением на ПЖ . При этом в правом желудочке резко возрастает как систолическое, так и конечно-диастолическое давление.
В дальнейшем при снижении сократительной способности развивается правожелудочковая недостаточность с застоем крови в венозном русле большого круга кровообращения. Таким образом, поздние стадии митрального стеноза характеризуются выраженным застоем крови в обоих кругах кровообращения и легочной гипертензией.
4. “Фиксированный” ударный объем.
У больных с выраженным стенозом (т. е. с наличием “первого барьера”), особенно при значительной легочной артериальной гипертензии (“второй барьер”), сердечный выброс оказывается сниженным уже в покое (рис.). При физической нагрузке он увеличивается незначительно или даже падает.
Следует также заметить, что в патогенезе многих расстройств, наблюдающихся у больных митральным стенозом, большое значение имеют нарушения нейрогормональной регуляции кровообращения. Так же как и при хронической сердечной недостаточности другой этиологии, снижение сердечного выброса, высокое давление в левом предсердии, застой крови в легких и венах большого круга кровообращения способствуют активации САС, почечно-надпочечниковой РААС, а также местных тканевых нейрогормональных систем, в том числе тканевой РАС и вазоконстрикторных эндотелиальных факторов . Эти изменения способствуют еще большей выраженности:
- периферической вазоконстрикции, нарушающей перфузию органов и тканей; активации САС с развитием тахикардии и других последствий такой активации; задержке натрия и воды с формированием отечного синдрома; гипертрофии и фиброза миокарда предсердий и ПЖ и т. д
Клиническая картина
Клиническая картина МС определяется:
· степенью сужения левого предсердно-желудочкового отверстия,
· величиной градиента давления между ЛП и ЛЖ
· и выраженностью легочной гипертензии.
В зависимости от площади митрального отверстия выделяют несколько степеней митрального стеноза :
- легкий митральный стеноз - площадь отверстия от 2,0 см2 до 4,0 см2; умеренный митральный стеноз - площадь отверстия от 1,0 см2 до 2,0 см2; тяжелый митральный стеноз - площадь отверстия меньше 1,0 см2.
Несмотря на то что этот порок сердца формируется, как правило, в молодом возрасте, первые субъективные его признаки, заставляющие больного обратиться к врачу, нередко появляются через 10–15 лет .
Жалобы
Одышка - один из наиболее ранних симптомов болезни. Она связана с застоем крови в МКК и легочной гипертензией.
Одышка вначале появляется при физической. В дальнейшем одышка появляется при все меньшей нагрузке и даже в покое, усиливаясь или появляясь в горизонтальном положении и уменьшаясь или исчезая в положении больного сидя.
Нередко в этих случаях появляется сухой кашель , преимущественно в положении больного лежа на спине. Эта особенность одышки связана с увеличением притока крови к правым отделам сердца и переполнением кровью малого круга, наступающими в горизонтальном положении пациента.
Приступы удушья у больных митральным стенозом свидетельствуют о выраженном застое крови в легких и возникновении интерстициального (сердечная астма) или альвеолярного отека легких. Сердечная астма (“пароксизмальная ночная одышка”) чаще возникает по ночам, когда больной занимает горизонтальное положение, при котором усиливается приток крови к сердцу и происходит еще большее переполнение легочного капиллярного русла. Больной садится в постели, что приводит к облегчению дыхания и во многих случаях позволяет уменьшить или даже купировать приступ удушья.
В тяжелых случаях развивается альвеолярный отек легких , возникновение которого свидетельствует о значительном увеличении внутрикапиллярного давления в МКК, сопровождающемся пропотеванием плазмы и эритроцитов в просвет альвеол. Частое глубокое дыхание во время приступа способствует вспениванию белкового транссудата и обструкции дыхательных путей. Вместе с отеком интерстициальной ткани легкого это способствует быстрому прогрессированию дыхательной недостаточности. Альвеолярный отек легких часто сопровождается отделением пенистой розоватой серозной мокроты.
Кровохарканье достаточно часто выявляется у больных митральным стенозом. Оно появляется при выраженном застое в венах малого круга кровообращения и обусловлено разрывом легочно-бронхиальных анастомозов под действием высокой венозной легочной гипертензии. Чаще больные отмечают появление в мокроте прожилок или сгустков крови.
Наконец, при альвеолярном отеке легких у больных может появляться серозная мокрота, нередко розоватого цвета, что связано с пропотеванием эритроцитов и плазмы в просвет альвеол (per diapedesum ).
Характерно, что при увеличении у больных митральным стенозом легочного сосудистого сопротивления, т. е. при нарастании легочной артериальной гипертензии (“второго барьера”) и особенно при возникновении правожелудочковой недостаточности некоторые признаки венозного застоя крови в легких (приступы удушья, эпизоды отека легких и кровохарканье) уменьшаются . Это обусловлено снижением объема крови, поступающей в малый круг кровообращения, что приводит к своеобразной его разгрузке.
Повышенная утомляемость, мышечная слабость, появляющиеся при физической нагрузке, - весьма характерные и ранние клинические признаки митрального стеноза. Эти симптомы связаны по меньшей мере с двумя основными причинами:
- наличием у больных “фиксированного” сердечного выброса
, т. е. отсутствием адекватного прироста УО во время нагрузки, вызванного как сужением митрального отверстия, так и повышенным сопротивлением легочных сосудов
(легочная артериальная гипертензия); снижением перфузии периферических органов и скелетных мышц
, обусловленным нарушением периферического кровообращения
(вазоконстрикторные эндотелиальные факторы, активация САС, РААС и тканевых РАС и т. п.).
Сердцебиения и перебои в работе сердца - один из частых признаков митрального порока. Эти симптомы связаны со склонностью больных митральным стенозом к тахикардии (рефлекторная активация САС) и частым возникновением фибрилляции и трепетания предсердий, а также наджелудочковой экстрасистолии.
Боли в области сердца возникают у небольшой части больных митральным стенозом. Их связывают преимущественно с выраженной легочной гипертензией. Если отсутствуют сопутствующий коронарный атеросклероз и ИБС, боли обычно не носят характера типичной стенокардии. Они чаще тупые, давящие, длительные и не связаны с физической нагрузкой . В других случаях боли в области сердца носят острый колющий характер, кратковременны, что заставляет дифференцировать их с приступами стенокардии. Нитроглицерин, как правило, не купирует боль.
Жалобы на отеки, тяжесть в правом подреберье, диспептические расстройства (анорексию, тошноту, рвоту и др.) характерны для поздних стадий заболевания, когда развиваются правожелудочковая недостаточность и застой крови в венозном русле большого круга кровообращения.
Общий осмотр (особенности)
· Положение ортопноэ
· Физический инфантилизм (habitus gracilis)
· Facies mitralis
· Кожа бледная, с серым оттенком
· Диффузный цианоз кожи
· Акроцианоз
· Отеки ног, поясницы
· Анизокория
· Набухание и пульсация яремных вен
Положение ортопноэ. При выраженном застое крови в малом круге кровообращения больные занимают сидячее или полусидячее положение в постели (положение ортопноэ), что способствует уменьшению притока крови к правым отделам сердца и легким и несколько уменьшает одышку (рис. 8.4, см. цветную вклейку).
Телосложение. Внешний вид больных митральным стенозом часто бывает довольно характерным, особенно если порок формируется в молодом или детском возрасте. Обращают на себя внимание признаки слабого общего физического развития . Больные астенического, хрупкого телосложения (habitus gracilis ), конечности худы и холодны на ощупь, мышцы развиты слабо. Нередко пациенты с митральным стенозом выглядят моложе своих лет (“физический инфантилизм”). Эти признаки объясняются, главным образом, наличием фиксированного сердечного выброса и недостаточной перфузией внутренних органов и скелетных мышц.
Цианоз. Весьма характерный признак - периферический цианоз (акроцианоз) и цианоз лица . Отмечается синюшность губ, мочек ушей, кончика носа, пальцев рук и ног. В далеко зашедших случаях заболевания у больных с выраженной легочной гипертензией и низким сердечным выбросом можно наблюдать типичное facies mitralis , когда цианоз губ, носа, ушей сочетается с ярким цианотическим румянцем на щеках в виде так называемой “митральной бабочки ” (рис.).
Отеки . Возникновение правожелудочковой недостаточности и застоя крови в большом круге кровообращения сопровождается появлением отеков на ногах или в области поясницы.
Анизокория - результат сдавления симпатического ствола увеличенным левым предсердием.
Набухание вен шеи - признак свидетельствует о повышении ЦВД.
Осмотр и пальпация области сердца
При осмотре и пальпации сердца можно обнаружить видимую на глаз усиленную и разлитую пульсацию прекардиальной области слева от грудины (сердечный толчок ), распространяющуюся на эпигастральную область , что свидетельствует о выраженной гипертрофии и дилатации ПЖ , обусловленныx легочной гипертензией. Эпигастральная пульсация в этих случаях усиливается на вдохе, когда гипертрофированный ПЖ, непосредственно располагающийся на диафрагме, несколько опускается вниз (рис.).
Верхушечный толчок, как правило, не изменен или отсутствует, т. к. ЛЖ оттеснен увеличенным ПЖ. В некоторых случаях на верхушке, особенно при пальпации в положении больного на левом боку, определяется низкочастотное диастолическое дрожание (“кошачье мурлыканье”), являющееся пальпаторным эквивалентом диастолического шума, характерного для митрального стеноза.
В редких случаях во II межреберье слева от грудины можно выявить усиленную пульсацию, связанную с расширением ствола легочной артерии , вызванным длительной и стойкой легочной артериальной гипертензией.
Наконец, если порок сформировался в детском или юношеском возрасте, при осмотре области сердца можно заметить своеобразное выбухание левой прекардиальной области - “сердечный горб” (gibbus cordis) , который обусловлен выраженной гипертрофией и дилатацией ПЖ.
Перкуссия сердца
Перкуссия сердца в типичных случаях позволяет выявить смещение вправо правой границы относительной тупости сердца (дилатация ПЖ) и вверх верхней границы (дилатация ЛП). Наиболее характерным является митральная конфигурация сердца: сглаженная талия сердца (дилатация ЛП) и смещение вправо правого контура сердца. При перкуссии абсолютной тупости сердца выявляется ее расширение за счет дилатации ПЖ (рис.).
Аускультация сердца
Аускультативная картина при митральном стенозе в типичных случаях складывается из появления
· “хлопающего” I тона,
· акцента и расщепления II тона на легочной артерии,
· тона открытия митрального клапана
· и органического диастолического шума на верхушке сердца с пресистолическим усилением (рис).
1. Усиленный “хлопающий” I тон.
Причинами “хлопающего” I тона являются:
· быстрое смыкание и резкое напряжение клапана в период изоволюмического сокращения ЛЖ;
- высокая плотность (склерозирование) сращенных в виде воронки створок клапана; недостаточное наполнение кровью ЛЖ, что приводит к увеличению скорости изоволюмического сокращения ЛЖ; малая длина свободного края створки клапана
2. Акцент и расщепление II тона на легочной артерии (рис.). Акцент II тона на легочной артерии свидетельствует о наличии у больного повышенного давления в ЛА. Причиной разновременного захлопывания полулунных клапанов аорты и легочной артерии, лежащего в основе расщепления II тона, служит не высота давления в легочной артерии, а удлинение систолы гипертрофированного и дилатированного ПЖ .
3. Тон (щелчок) открытия митрального клапана (OS) возникает в момент открытия склерозированного митрального клапана сильной струей крови, поступающей в желудочек. Тон открытия митрального клапана (the opening snap of mitral valve или OS ) обычно появляется через 0,1 сек после II тона. Важной особенностью тона открытия митрального клапана является его высокочастотный характер.
4. Диастолический шум на верхушке - довольно частый аускультативный симптом при митральном стенозе. Диастолический шум отстоит от II тона, начинаясь после тона (щелчка) открытия митрального клапана (OS). Он носит убывающий характер с тенденцией к пресистолическому усилению, обусловленному ускорением кровотока во время систолы ЛП (рис.).
Диастолический шум при митральном стенозе лучше выслушивается на верхушке сердца в горизонтальном положении больного, особенно в положении на левом боку. Шум, как правило, никуда не проводится .
Иногда при выраженной легочной артериальной гипертензии, характерной для митрального стеноза, во II межреберье слева от грудины выслушивается мягкий дующий диастолический шум (шум Грехэма Стилла ) , который обусловлен значительным расширением ствола легочной артерии и относительной недостаточностью легочного клапана . Шум возникает сразу после II тона и проводится вдоль левого края грудины (рис.).
Пульс
· Pulsus differens
· Нерегулярный
· Дефицитный при ФП
Артериальное давление
Снижение систолического и пульсового давления
Изменения других органов
Исследование легких позволяет выявить аускультативные признаки застоя крови в малом круге кровообращения.
Интерстициальный отек легких характеризуется появлением влажных мелкопузырчатых хрипов, преимущественно в нижних отделах легких.
При альвеолярном отеке над всей поверхностью грудной клетки выслушиваются средне - и крупнопузырчатые незвонкие влажные хрипы на фоне ослабленного везикулярного дыхания. В тяжелых случаях на расстоянии определяется клокочущее дыхание.
Аускультативный феномен Боткина . В некоторых случаях при аускультации легких у больных митральным стенозом можно выслушать крепитацию или мелкопузырчатые влажные хрипы вдоль верхней и левой границ сердца. полагал, что этот аускультативный признак обусловлен давлением увеличенного ЛП на легкое.
Исследование органов брюшной полости. При правожелудочковой недостаточности определяется гепатомегалия , в тяжелых случаях - асцит .
Инструментальная диагностика
Электрокардиография
Электрокардиографическое исследование у больных митральным стенозом позволяет выявить признаки гипертрофии миокарда ЛП (Р-mitrale) и ПЖ , а также различные нарушения сердечного ритма и проводимости .
Нарушения ритма и проводимости при митральном стенозе чаще всего представлены ЭКГ-признаками:
· фибрилляции предсердий (чаще крупноволнистая форма );
· наджелудочковой экстрасистолии;
· пароксизмальной наджелудочковой тахикардии;
· блокады правой ножки пучка Гиса.
Фонокардиография
· Амплитуда I тона на верхушке увеличена
· Тон открытия митрального клапана
· Акцент и расщепление II тона на легочной артерии
· Диастолический шум на верхушке
· Удлинение интервала Q-I тон
При рентгенографии в трех стандартных проекциях у больных митральным стенозом можно выявить увеличение ЛП и ПЖ , обусловленное преимущественно их дилатацией, а также рентгенологические признаки легочной гипертензии . Корни легких расширены, контуры четкие, мелкие ветви сужены, наблюдается феномен «ампутации, обрыва теней» - симптом «ампутации корней».
Эхокардиография
Катетеризация правых и левых отделов сердца
Катетеризацию правых и левых отделов сердца у больных митральным стенозом обычно проводят с целью предоперационной верификации диагноза и количественной оценки гемодинамических нарушений.
Катетеризация правых отделов сердца позволяет оценить ЦВД, давление в легочной артерии и давление заклинивания легочной артерии (ДЗЛА), которое с известными допущениями соответствует давлению в ЛП и отражает, таким образом, состояние легочно-капиллярного кровотока и риск возникновения отека легких.
Катетеризация левых отделов сердца позволяет получить информацию о динамике на протяжении сердечного цикла внутрижелудочкового и внутрипредсердного давления и составить объективное представление о наличии патологических градиентов давления между желудочком и предсердием. Как видно на рис. 8.30, для стеноза левого атриовентрикулярного отверстия характерно возникновение значительного градиента давления между ЛП и ЛЖ, сохраняющегося на протяжении всей диастолы и особенно значительного во время систолы левого предсердия. Кроме того, специальные методики позволяют количественно оценить степень сужения клапанного отверстия.
К числу осложнений митрального стеноза относятся:
- фибрилляция и трепетание предсердий
-
очень частое осложнение, которое возникает вследствие значительного перерастяжения левого предсердия, его гипертрофии, дистрофических и склеротических изменений в предсердии; образование внутрисердечных тромбов и возникновение тромбоэмболий
в артерии большого круга кровообращения
, причем в половине случаев - в мозговые артерии (наблюдается у 20% больных митральным стенозом, особенно у пациентов с мерцательной аритмией); относительная недостаточность трехстворчатого клапана
, которая развивается при выраженной дилатации ПЖ (расширение фиброзного кольца клапана и дисфункция папиллярных мышц); относительная недостаточность клапана легочной артерии
,
развивающаяся при длительном и выраженном повышении давления в легочной артерии в результате расширения ее ствола и неплотного смыкания морфологически неизмененных створок клапана, что является причиной обратного диастолического тока крови из легочной артерии в ПЖ, создающего ему дополнительную объемную перегрузку.
Недостаточность митрального клапана
Недостаточность митрального клапана (митральная недостаточность) - это неполное смыкание створок клапана во время систолы желудочков, сопровождающееся регургитацией крови из ЛЖ в ЛП (рис.).
Различают две формы митральной недостаточности: органическую и функциональную.
Органическая недостаточность характеризуется сморщиванием и укорочением створок клапана, отложением в них кальция и поражением подклапанных структур (рис.). Именно эту форму недостаточности митрального клапана, при которой имеется грубое органическое поражение створок клапана, принято называть собственно пороком сердца .
Наиболее частыми причинами органической митральной недостаточности являются:
- ревматизм (около 75% случаев); инфекционный эндокардит; атеросклероз; системные заболевания соединительной ткани.
Функциональная митральная недостаточность обусловлена нарушением структуры и функции клапанного аппарата (фиброзного кольца, папиллярных мышц, хорд) при неизмененных створках самого клапана.
Причинами функциональной недостаточности митрального клапана являются:
1. Заболевания ЛЖ, сопровождающиеся его выраженной гемодинамической перегрузкой, расширением фиброзного кольца митрального клапана и дисфункцией клапанного аппарата:
- артериальные гипертензии; аортальные пороки сердца (“митрализация”); дилатационная кардиомиопатия (ДКМП); ИБС, особенно постинфарктный кардиосклероз и др.
2. Пролабирование митрального клапана - избыточное систолическое выбухание (выпячивание) одной или обеих створок клапана в полость ЛП, сопровождающееся митральной регургитацией и возникающее в результате аномального удлинения сухожильных нитей у больных с так называемыми дисплазиями соединительной ткани (рис. 8.32, в).
3. Дисфункция папиллярных мышц вследствие ишемии, некроза или кардиослероза (ИБС, острый ИМ, постинфарктный кардиосклероз, миокардиты и др.), ведущая к развитию вторичного пролабирования митрального клапана, сопровождающегося митральной регургитацией.
4. Разрыв хорд или папиллярных мышц вследствие острого ИМ, инфекционного эндокардита, травмы сердца и др. (рис. 8.32, г) - причина развития острой недостаточности митрального клапана (см. ниже).
5. Обструктивная форма гипертрофической кардиомиопатии (ГКМП), сопровождающаяся патологическим систолическим движением (“открытием”) передней створки митрального клапана (см. ниже).
6. Первичный “идиопатический” кальциноз фиброзного кольца, митрального клапана, хорд и папиллярных мышц.
Изменения гемодинамики
Клиническая картина недостаточности митрального клапана определяется в первую очередь объемом обратного тока крови из ЛЖ в ЛП, что, в конечном счете, может приводить к развитию нескольких важных гемодинамических последствий данного порока.
1. Гипертрофия и дилатация левого предсердия и левого желудочка. В результате неполного смыкания створок митрального клапана кровь во время систолы ЛЖ устремляется не только в аорту, но и в ЛП. Во время диастолы в ЛЖ возвращается избыточный объем крови. Таким образом, левое предсердие и желудочек испытывают постоянную перегрузку объемом. Длительное воздействие на сердце этого гемодинамического фактора приводит к развитию эксцентрической гипертрофии ЛП и ЛЖ, т. е. гипертрофии миокарда в сочетании с тоногенной дилатацией этих камер сердца. Эти два процесса носят компенсаторный характер, обеспечивая в течение длительного времени повышение силы сокращения предсердия и желудочка.
2. Снижение эффективного сердечного выброса - второе важнейшее следствие митральной недостаточности. В тяжелых случаях объем крови, выбрасываемой в аорту, может достигать всего 70% или даже 50% от общей величины ударного объема ЛЖ; остальное количество крови как бы “бесцельно” циркулирует между ЛЖ и ЛП, вызывая только их объемную перегрузку. В результате, несмотря на увеличение работы этих отделов сердца, эффективный сердечный выброс (т. е. количество крови, выбрасываемой в артериальную систему большого круга кровообращения) снижается и, одновременно, уменьшается перфузия внутренних органов и периферических тканей (головной мозг, скелетные мышцы, почки и т. д.).
Различают 4 степени митральной регургитации:
- I степень - митральная регургитация составляет менее 15% от УО ЛЖ; II степень - 15–30% от УО; III степень - 30–50% от УО; IV степень - более 50%.
3. Легочная гипертензия. При выраженной недостаточности митрального клапана и большой величине митральной регургитации повышается давление в ЛП и венах малого круга кровообращения, хотя такое повышение редко достигает степеней его увеличения, наблюдающихся при стенозе левого предсердно-желудочкового отверстия. Тем не менее при митральной недостаточности также возможно развитие застоя крови в легких с появлением соответствующей клинической симптоматики.
Обычно давление в ЛП и малом круге кровообращения повышается незначительно. Во многом это связано с существенным увеличением податливости стенки ЛП при длительно существующей митральной регургитации. У таких больных обычно выявляется значительное увеличение объема ЛП, тогда как уровень давления в нем может оставаться нормальным или слегка повышенным. Ясно, что клиническая картина застоя крови в легких в этих случаях будет слабо выраженной или отсутствовать совсем.
Наконец, следует помнить, что при длительном течении заболевания и выраженной гипертрофии и дилатации левых отделов сердца постепенно снижается сократительная функция ЛЖ и формируется левожелудочковая недостаточность , сопровождающаяся венозным застоем крови в малом круге кровообращения, а в дальнейшем - развитием легочной артериальной гипертензии. Со временем формируется гипертрофия и дилатация ПЖ , а при тяжелом течении заболевания появляются признаки правожелудочковой недостаточности с застоем крови в большом круге кровообращения. Все же такое течение заболевания встречается достаточно редко и в большистве случаев преобладает картина объемной перегрузки левых отделов сердца и невыраженного венозного застоя крови в легких.
Клиническая картина
Клиническая картина недостаточности митрального клапана определяется величиной митральной регургитации, наличием или отсутствием застоя крови в легких и функциональным состоянием ЛЖ.
Жалобы
Если дефект клапана выражен нерезко, а повторные ревматические атаки отсутствуют, больной в течение длительного времени (иногда в течение всей жизни) может не испытывать сколько-нибудь заметного дискомфорта. Это объясняется в первую очередь наличием компенсаторной гипертрофии и тоногенной дилатации ЛЖ и ЛП, которые обеспечивают необходимое увеличение общего УО и полностью компенсируют объемную перегрузку левых отделов сердца (объем крови, поступающей в аорту, + объем регургитации).
Первые субъективные проявления порока, как правило, связаны с относительным снижением эффективного УО и умеренным повышением давления в легочной артерии.
Вначале больные жалуются на быструю утомляемость, мышечную слабость, тяжесть в ногах, сердцебиения и одышку , возникающие только при физической нагрузке.
По мере прогрессирования заболевания одышка наблюдается и в покое, иногда приобретая характер ортопноэ , т. е. усиливаясь или появляясь в горизонтальном положении больного. В этих случаях речь идет, как правило, о выраженном застое крови в МКК и повышении давления в легочной артерии, обусловленных снижением сократимости ЛЖ и значительным объемом митральной регургитации.
Одновременно пульс становится учащенным, даже в покое, что также отражает снижение эффективного УО и рефлекторную активацию САС.
Наконец, в тяжелых случаях у больных с выраженной легочной гипертензией могут появляться приступы сердечной астмы, сухой кашель или кашель с небольшим отделением слизистой мокроты . Иногда в мокроте появляются примеси крови .
При длительном течении органической митральной недостаточности, сопровождающейся признаками пассивной венозной легочной гипертензии, рано или поздно в патологический процесс вовлекается ПЖ: он гипертрофируется и дилатируется, а в дальнейшем начинает проявляться его декомпенсация . Появление правожелудочковой недостаточности сопровождается отеками на ногах и тяжестью в правом подреберье , возникающей вследствие гепатомегалии.
Осмотр
При небольшой степени недостаточности митрального клапана внешние проявления этого порока сердца отсутствуют.
Для гемодинамически значимого дефекта клапана, сопровождающегося легочной гипертензией и снижением эффективного сердечного выброса, характерно появление акроцианоза (цианоза губ, кончика носа, пальцев и т. д.), иногда яркого цианотичного румянца на щеках (facies mitralis ).
Положение ортопноэ (сидячее или полусидячее положение в постели) свидетельствует о возникновении левожелудочковой недостаточности и значительном застое крови в малом круге кровообращения.
При правожелудочковой недостаточности выявляются характерные признаки: отеки на ногах, набухание шейных вен , увеличение живота в объеме за счет асцита (редко).
Осмотр и пальпация сердца
У большинства больных с митральной недостаточностью преобладает эксцентрическая гипертрофия (гипертрофия + дилатация) левых отделов сердца , характерная для их объемной перегрузки.
Верхушечный толчок в связи с этим становится усиленным, разлитым и смещается влево, кнаружи от левой срединно-ключичной линии (рис.). При выраженной недостаточности митрального клапана и присоединении левожелудочковой недостаточности верхушечный толчок может достигать передней подмышечной линии и опускаться вниз в VI межреберье.
На верхушке иногда определяется систолическое дрожание - низкочастотный эквивалент характерного для митральной регургитации систолического шума.
В тяжелых случаях при более выраженной легочной гипертензии и возникновении гипертрофии и дилатации ПЖ, помимо описанных изменений верхушечного толчка у больных можно обнаружить усиленный и разлитой сердечный толчок , локализующийся в III–IV межреберье слева от грудины, а также эпигастральную пульсацию .
Перкуссия
Наиболее характерно смещение левой границы относительной тупости сердца влево за счет дилатации ЛЖ (рис.).
Верхняя граница относительной тупости смещается вверх, как правило, лишь при выраженной дилатации ЛП.
Гораздо чаще расширение этого отдела можно обнаружить при исследовании конфигурации сердца, которое выявляет сглаживание “талии” сердца (митральная конфигурация ), при этом митральная конфигурация при недостаточности двустворчатого клапана сочетается со смещением левого контура сердца влево.
В тяжелых и относительно редких случаях, когда на фоне выраженной и длительно существующей легочной гипертензии развивается эксцентрическая гипертрофия ПЖ, к описанным изменениям границ сердца может присоединяться смещение вправо правой границы относительной тупости и правого контура сердца .
Аускультация сердца
Изменения I тона. Для органической недостаточности митрального клапана очень характерно ослабление I тона на верхушке или даже его исчезновение, обусловленные отсутствием герметичности ЛЖ во время фазы изоволюмического сокращения желудочка (отсутствие периода замкнутых клапанов).
Изменения II тона. Акцент II тона на легочной артерии выявляется лишь в поздних стадиях заболевания при возникновении левожелудочковой недостаточности и развитии легочной гипертензии.
Патологический III тон иногда можно выслушать при недостаточности митрального клапана. Он обусловлен объемной перегрузкой ЛЖ. III тон лучше определяется на выдохе.
Систолический шум на верхушке - наиболее важный аускультативный признак недостаточности митрального клапана. Он возникает в результате турбулентного тока крови из ЛЖ в ЛП во время периода изгнания. Отсутствие систолического шума почти полностью исключает органическую митральную недостаточность.
Систолический шум митральной недостаточности следует непосредственно за I тоном или сливается с ним. Он имеет лентовидную или веретенообразную форму, занимая 2/3 или всю систолу. Шум выслушивается на верхушке и проводится в левую подмышечную область (рис.).
Функциональный диастолический шум (шум Кумбса).
У больных с выраженной органической митральной недостаточностью изредка может выслушиваться функциональный мезодиастолический шум (шум Кумбса), обусловленный относительным стенозом левого атриовентрикулярного отверстия (рис.). Он появляется, как правило, при условии значительной дилатации ЛЖ и ЛП при отсутствии расширения фиброзного кольца клапана. При этих условиях сердце (ЛЖ и ЛП) напоминает по форме песочные часы с относительно узкой перемычкой в области левого атриовентрикулярного отверстия. В момент опорожнения ЛП в фазу быстрого наполнения это отверстие на короткое время становится относительно узким для увеличенного объема крови в ЛП, и возникает относительный стеноз левого атриовентрикулярного отверстия с турбулентным потоком крови из ЛП в ЛЖ. Поэтому на верхушке сердца, помимо органического систолического шума митральной недостаточности, можно выслушать короткий и тихий мезодиастолический шум (шум Кумбса).
Артериальный пульс
В большинстве случаев изменения артериального пульса не характерны для недостаточности митрального клапана. Сравнительно рано у больных можно выявить склонность к тахикардии . При возникновении фибрилляции предсердий пульс неритмичный, количество пульсовых волн существенно меньше ЧСС, определяемой при аускультации сердца (дефицит пульса ).
Артериальное давление
Артериальное давление чаще всего нормально . В более тяжелых случаях при снижении эффективного сердечного выброса наблюдается тенденция к уменьшению систолического и пульсового АД при сохранении диастолического АД на нормальных или слегка повышенных цифрах.
Изменения других органов
Исследование легких . Влажные хрипы в легких, свидетельствующие о застое крови в малом круге кровообращения, по понятным причинам достаточно редко встречаются при изолированной недостаточности митрального клапана. Картина интерстициального или альвеолярного отека легких больше характерна для остро возникшей митральной недостаточности у больных ИМ или
инфекционным эндокардитом.
Исследование органов брюшной полости . Лишь в отдельных тяжелых случаях заболевания можно выявить перкуторные и пальпаторные признаки гепатомегалии и асцита, что указывает на возникновение правожелудочковой недостаточности.
Инструментальная диагностика
Электрокардиография
Рентгенологическое исследование
На рентгенограммах сердца у больных с недостаточностью митрального клапана выявляются признаки дилатации ЛЖ и ЛП.
В прямой проекции важным рентгенологическим признаком расширения ЛЖ является удлинение нижней дуги левого контура сердца в прямой проекции (рис. 8.39). Верхушка сердца при этом смещается влево или влево и вниз и как бы погружается в тень диафрагмы. Одновременно можно заметить выравнивание левого контура сердца и сглаживание “талии” сердца, обусловленное дилатацией ЛП (митральная конфигурация).
Эхокардиография
1. Единственными достоверными (прямыми) эхокардиографическими признаками недостаточности митрального клапана являются:
2. Косвенными эхокардиографическими признаками митральной недостаточности являются:
3. Объем митральной регургитации (фракция митральной регургитации ) может быть вычислен на основании данных двухмерной эхокардиографии и допплеровского исследования. |
Катетеризация сердца
При митральной недостаточности в период систолы желудочков на кривой внутрипредсердного давления появляется гигантская волна “V”, обусловленная регургитацией крови из левого желудочка (рис.). Фракция митральной регургитации может быть рассчитана на основании данных левой вентрикулографии .
В областях с умеренным климатом латентный период между первой атакой ревматического кардита (хотя анамнез последнего может быть установлен довольно редко) и появлением симптомов стеноза левого атриовентрикулярного отверстия обычно составляет около 20 лет. Большинство больных начинают ощущать дискомфорт в возрасте около 40 лет. После появления у больного со стенозом левого атриовентрикулярного отверстия выраженных клинических симптомов болезнь постоянно прогрессирует и, если стеноз не устраняется с помощью хирургического вмешательства, заканчивается смертью в течение 2-5 лет. В экономически слабо развитых областях, в частности на Индийском субконтиненте, в Центральной Америке, на Ближнем Востоке, имеется тенденция к более быстрому прогрессированию заболевания: здесь часто наблюдают появление клинических симптомов в возрасте 20 лет. С другой стороны, в США, Западной Европе все чаще выявляется медленно прогрессирующий стеноз у больных пожилого возраста.
При небольшой степени клапанной обструкции многие физикальные признаки стеноза левого атриовентрикулярного отверстия могут выявляться при отсутствии каких-либо жалоб со стороны больного. Однако даже у больных, у которых размер левого атриовентрикулярного отверстия достаточен для того, чтобы было возможным поддержание нормального кровотока при незначительном увеличении давления в левом предсердии, физическое перенапряжение, возбуждение, лихорадка, анемия, пароксизмальная тахикардия, сексуальная активность, беременность, тиреотоксикоз могут усиливать повышение давления в легочных капиллярах и приводить к появлению одышки и кашля. По мере прогрессирования стеноза уровень нагрузки, вызывающей появление одышки, становится все меньше, больной все больше вынужден ограничивать свою повседневную активность. Перераспределение крови из зависимых частей тела к легким, возникающее при принятии больным горизонтального положения, ведет к появлению ортопноэ и пароксизмальной ночной одышки. Отек легких развивается в том случае, когда кровоток через значительно суженное левое атриовентрикулярное отверстие внезапно увеличивается (гл. 26). У больного с умеренно выраженным стенозом с годами постоянно увеличивается вероятность возникновения предсердных аритмий-экстрасистол, пароксизмальных тахикардии, трепетания и мерцания предсердий. Увеличение частоты сокращений желудочков, связанное с нелеченым или неадекватно леченным мерцанием предсердий, часто служит причиной внезапного усиления одышки. Появление постоянной формы мерцания предсердий часто является поворотным пунктом в течении болезни, оно обычно сопровождается ускорением развития симптомов болезни.
Кровохарканье (гл. 25) является следствием разрыва легочно-бронхиальных соединений под воздействием легочной венозной гипертензии. Чаще всего оно возникает у больных с увеличенным давлением в левом предсердии в отсутствие значительного увеличения сопротивления легочных сосудов. Оно почти никогда не приводит к летальному исходу. Истинное кровохарканье следует отличать от кровохарканья, появляющегося при отеке легких, инфаркте легких, бронхите. Все эти три состояния возникают особенно часто у больных со стенозом левого атриовентрикулярного отверстия.
При увеличении легочного сосудистого сопротивления, развитии стеноза или недостаточности правого предсердно-желудочкового клапана клинические проявления легочного застоя могут уменьшаться, частота и тяжесть эпизодов отека легких и кровохарканья также уменьшаются. Увеличение легочного сосудистого сопротивления приводит к дальнейшему увеличению систолического давления в правом желудочке и вследствие этого к уменьшению работоспособности, появлению слабости, дискомфорта в области живота как результат застоя в печени, отеков.
Повторные легочные эмболии с инфарктами (гл. 211) - это одна из основных причин смертности больных со стенозом левого атриовентрикулярного отверстия, сопровождающимся недостаточностью правого желудочка. Инфекционные эндокардиты (гл. 188) редко встречаются при чистом стенозе левого атриовентрикулярного отверстия, однако достаточно часто наблюдаются у больных с сочетанием стеноза левого атриовентрикулярного отверстия и недостаточности соответствующего клапана. Боли в грудной клетке возникают примерно у 10 % больных с выраженным стенозом, их причиной может быть легочная гипертензия либо ишемия миокарда вследствие атеросклероза венечных артерий, хотя часто причина этих болей не может быть установлена.
Кроме упомянутых выше изменений сосудистого русла, у больных со стенозом левого атриовентрикулярного отверстия обычно возникает фиброзное утолщение стенок альвеол и легочных капилляров. Жизненная емкость легких, общий объем легких, максимальная скорость выдоха и потребление кислорода на единицу вентиляции легких снижены. У больных с выраженным стенозом не наблюдается адекватного увеличения последнего из этих показателей при физической нагрузке. Ухудшение функции легких прямо коррелирует с выраженностью одышки и со степенью повышения легочного капиллярного давления. Все эти изменения еще более выражены при физической нагрузке. У некоторых больных сопротивление выдоху необычно увеличено. Все эти изменения механической функции легких вносят свой вклад в увеличение работы, затрачиваемой на дыхание, и играют важную роль в патогенезе одышки. Изменения в легких отчасти возникают вследствие транссудации жидкости из легочных капилляров в интерстициальное и альвеолярное пространство вследствие повышенного капиллярного давления. Распределение кровотока и вентиляции может быть несбалансированным; как и при ряде других состояний, при которых увеличивается давление в левом предсердии. при стенозе левого атриовентрикулярного отверстия легочный кровоток в вертикальном положении перераспределяется от базальных сегментов легких к верхушке (гл. 200). Диффузионная способность легких может быть снижена, особенно при физической нагрузке. Это является результатом структурных изменении диффузионной поверхности и уменьшения легочного капиллярного объема крови. Утолщение стенок альвеол и капилляров препятствует транссудации жидкости в альвеолы. Развитие отека легких происходит тогда, когда легочное капиллярное давление становится выше онкотического давления плазмы. Усиление функции лимфатической системы легких, удаляющей избыток жидкости, замедляет развитие отека легких.
У больного со стенозом левого атриовентрикулярного отверстия в левом предсердии, особенно в увеличенных его частях, могут образовываться тромбы. Если из них образуются эмболы, то они чаще всего попадают в мозг, почки, селезенку, конечности. Эти осложнения чаще всего возникают у больных с мерцанием предсердий или нестабильным ритмом, у лиц пожилого возраста, а также у больных со сниженным сердечным выбросом. Они могут встречаться у больных как с относительно небольшой, так и со значительной обструкцией левого атриовентрикулярного отверстия. Таким образом, системная тромбоэмболия может осложнить течение стеноза левого атриовентрикулярного отверстия даже у больных с отсутствием его клинических симптомов и незначительным сужением отверстия. Во время операций тромбы в левом предсердии обнаруживаются одинаково часто как у больных с наличием тромбоэмболии в анамнезе, так и у больных, у которых эти осложнения никогда не наблюдались. Это указывает на то, что тромбы чаще представляют собой сместившиеся свежеобразованные сгустки. Больные, у которых наблюдались один или несколько эпизодов системной эмболии, находятся под повышенным риском развития повторных эмболий по сравнению с больными митральным стенозом такой же тяжести, но не имеющими эпизодов эмболий в анамнезе. Иногда тромбы значительных размеров, имеющие ножку, либо свободно плавающие сгустки могут внезапно закрыть просвет левого атриовентрикулярного отверстия. Такие закупоривающие клапан шары могут вызывать синкопе или приступы стенокардии. Они могут изменять аускультативную симптоматику при перемене положения тела, создавая картину, напоминающую таковую при миксоме (гл. 193).
Физикальное обследование (см. также гл. 177). У больных с крайне тяжелым стенозом левого атриовентрикулярного отверстия развиваются периферический цианоз и цианоз лица. В запущенных случаях на щеках наблюдается румянец, лицо при этом выглядит исхудалым и синюшным. У больных со стенозом левого атриовентрикулярного отверстия и синусовым ритмом с выраженной легочной гипертензией или с сопутствующим стенозом правого атриовентрикулярного отверстия при регистрации пульса на яремных венах выявляется выраженная а -волна, являющаяся отражением усиленной систолы правого предсердия. При регистрации пульса на яремных венах у больных с мерцанием предсердий выявляется лишь единичное систолическое расширение (волна с - v) Системное артериальное давление обычно нормальное или незначительно понижено. Правожелудочковый толчок пальпируется вдоль левого края грудины, отражая увеличение правого желудочка. У больных с податливыми створками левого предсердно-желудочкового клапана I сердечный тон может быть отчетливым. У больных с легочной гипертензией во втором и третьем межреберьях у левого края грудины часто выслушивается тон закрытия клапана легочного ствола. При значительно выраженном чистом стенозе левого атриовентрикулярного отверстия левый желудочек не определяется. На верхушке сердца, особенно в положении больного лежа на левом боку, часто можно выявить диастолическое дрожание.
I сердечный тон обычно хлопающий, выявляется его акцент. Поскольку левый председно-желудочковый клапан не закрывается до тех пор, пока давление в левом желудочке не достигнет уровня увеличенного давления в левом предсердии, I тон (по данным фонокардиографии) обычно несколько отсрочен, особенно при значительной выраженности стеноза левого атриовентрикулярного отверстия. У больных с легочной гипертензией часто имеется акцент легочного компонента II сердечного тона, при этом оба его компонента расщеплены, но находятся на близком расстоянии друг от друга. У больных с выраженной легочной гипертензией и значительной дилатацией легочного ствола может выслушиваться систолический щелчок выброса в легочный ствол. Щелчок открытия левого предсердно-желудочкового клапана лучше всего выслушивается во время выдоха в области верхушки сердца или чуть медиальное ее; его можно легко выслушать также вдоль левого края грудины или в области основания сердца. Этот тон обычно следует через 0,06-0,12 с после тона закрытия клапана аорты, т. е. он следует за тоном закрытия клапана легочного ствола. Поскольку тон открытия левого предсердно-желудочкового клапана возникает сразу же, как только давление в левом желудочке становится ниже давления в левом предсердии, временной интервал между закрытием клапана аорты и тоном открытия левого предсердно-желудочкового клапана варьирует обратно пропорционально тяжести стеноза левого атриовентрикулярного отверстия. Этот интервал обычно короче (0,06-0,07 с) у больных с выраженной обструкцией левого атриовентрикулярного отверстия и длиннее (0,01-0,12 с) у больных с небольшой выраженностью стеноза. Интенсивность тона открытия левого предсердно-желудочкового клапана и I сердечного тона коррелирует со степенью подвижности передней створки клапана. Щелчок открытия клапана обычно переходит в низкочастотный, громыхающий диастолический шум, который лучше всего выслушивается в положении больного лежа на левом боку, и часто усиливается, если непосредственно перед аускультацией больной выполняет физическую нагрузку. В целом продолжительность этого шума коррелирует с тяжестью стеноза. У больных с синусовым ритмом шум часто появляется вновь или усиливается во время систолы предсердий, когда сокращение последних ускоряет кровоток через суженное левое атриовентрикулярное отверстие. У больных с чистым стенозом левого атриовентрикулярного отверстия часто выслушивается мягкий (градации I или II/VI) систолический шум на верхушке или вдоль левого края грудины. Это необязательно указывает на наличие митральной регургитации. У больных со стенозом левого атриовентрикулярного отверстия и правожелудочковой недостаточностью могут возникать гепатомегалия, отеки ног, асцит, плевральный выпот, особенно в правой плевральной полости.
Сопутствующие изменения. При выраженной легочной гипертензии вдоль левого края грудины может выслушиваться громкий пансистолический шум, который возникает за счет функциональной недостаточности правого предсердно-желудочкового клапана. Этот шум может усиливаться при выдохе и уменьшаться во время форсированного вдоха или во время выполнения пробы Вальсальвы; он также уменьшается или даже полностью исчезает при восстановлении компенсации. Этот шум не следует путать с пансистолическим шумом, выслушиваемым на верхушке при митральной регургитации, поскольку при наличии последней лечебная тактика значительно отличается.
Выявление сопутствующей митральной регургитации у больных со стенозом левого атриовентрикулярного отверстия (митральным стенозом) имеет существенное клиническое значение. Пресистолический шум и акцент I тона свидетельствуют против наличия значительной сопутствующей недостаточности левого предсердно-желудочкового клапана, однако если у больного с пороком этого клапана I тон и/или щелчок открытия клапана ослаблены или вообще отсутствуют, то существует вероятность наличия достаточно выраженной его недостаточности и/или кальцификации деформированных створок клапана. Наличие III тона на верхушке часто свидетельствует о том, что митральная регургитация достаточно выражена. Этот тон обычно тупой и низкочастотный, он следует за щелчком открытия левого предсердно-желудочкового клапана. Иногда у больных с чистым стенозом левого атриовентрикулярного отверстия данные физикального обследования могут создавать ложное впечатление наличия недостаточности левого предсердно-желудочкового клапана. Так, при выраженной легочной гипертензии и правожелудочковой недостаточности III тон возникает в правом желудочке. Увеличенный правый желудочек может вызывать ротацию сердца в направлении по часовой стрелке, он может составлять при этом верхушку сердца, создавая у обследующего неправильное впечатление об увеличении левого желудочка. В этих обстоятельствах громыхающий диастолический шум и другие аускультативные признаки стеноза левого атриовентрикулярного отверстия становятся менее выраженными или даже исчезают вовсе, заменяясь систолическим шумом вследствие функциональной недостаточности правого предсердно-желудочкового клапана. Когда у больного со стенозом левого атриовентрикулярного отверстия сердечный выброс значительно снижается, ни один из типичных аускультативных признаков стеноза может не определяться. Эти признаки могут появиться вновь при восстановлении компенсации. Сопутствующий стеноз правого атриовентрикулярного отверстия также маски рует многие физикальные признаки стеноза левого атриовентрикулярного отверстия.
Шум Грехема - Стилла возникает при недостаточности клапана легочного ствола, высокочастотный, диастолический, убывающий, дующего характера выслушивается вдоль левого края грудины. Он возникает вследствие дилатации кольца клапана легочного ствола у больных с пороком левого предсердно-желудочкового клапана и выраженной легочной гипертензией. Этот шум может быть неотличим от более часто встречающегося шума при слабой аортальной регургитации, однако первый в отличие от второго редко выслушивается во втором межреберье справа, кроме того, он может исчезать после успешного хирургического лечения стеноза левого атриовентрикулярного отверстия.
Электрокардиограмма. При синусовом ритме у больных со стенозом левого атриовентрикулярного отверстия зубцы Р отражают увеличение левого предсердия (гл. 178). Когда стеноз левого атриовентрикулярного отверстия осложняется легочной гипертензией или стенозом правого атриовентрикулярного отверстия и увеличением правого предсердия, зубцы Р могут становиться высокими и остроконечными во II стандартном отведении и положительными в отведении V1. Комплекс QRS может быть нормальным даже у больных с критической степенью стеноза левого атриовентрикулярного отверстия. При выраженной легочной гипертензии нередко выявляются отклонение электрической оси сердца вправо и признаки гипертрофии правого желудочка. Если у больного со стенозом левого атриовентрикулярного отверстия выявляются признаки гипертрофии левого желудочка, то это обычно указывает на наличие дополнительной патологии, создающей нагрузку на левый желудочек, например недостаточности левого предсердно-желудочкового клапана, пороков клапана аорты, артериальной гипертензии.
Эхокардиограмма (см. также гл. 179). Эхокардиограмма - это наиболее чувствительный и специфический неинвазивный метод диагностики стеноза левого атриовентрикулярного отверстия. Изображения в М-режиме показывают, что передняя и задняя створки левого предсердно-желудочкового клапана не расходятся широко в раннюю диастолу (т. е. менее чем на 15 мм) и сохраняют фиксированную связь друг с другом с течение всей диастолы. Уменьшение наклона фракции выброса отражает неспособность передней створки клапана возвращаться в исходное положение в средней части диастолы. Кальцификация и утолщение створок клапана выявляется как множественные эхо-сигналы или как утолщение эхо-образцов. Площадь левого атриовентрикулярного отверстия может быть определена с помощью двухмерной эхокардиографии. Левое предсердие обычно увеличено. Допплеровское исследование выявляет увеличение скорости турбулентного и чресклапанного кровотока. Оно может использоваться как для диагностики стеноза левого атриовентрикулярного отверстия, так и для оценки межклапанного градиента.
Рентгенологические особенности. Наиболее ранними рентгене логическими признаками стеноза левого атриовентрикулярного отверстия являются спрямление границы сердечного контура, выбухание основных легочных артерий, расширение верхних долей легочных вен, смещение кзади пищевода увеличенным левым предсердием. У больных со стенозом левого атриовентрикулярного отверстия небольшой или умеренной степени размеры сердца увеличены незначительно. При выраженном стенозе, однако, все отделы сердца и все сосуды, расположенные дистально по отношению к суженному отверстию, выбухают. Это относится к обоим предсердиям, легочным артериям и венам, правому желудочку и верхней полой вене. Линии Керли В представляют собой тонкие, плотные, непрозрачные, горизонтальные линии, которые больше всего набухают в области нижнего и среднего полей. Эти линии образуются вследствие растяжения междолевой перегородки и лимфатических сосудов отечной жидкостью, когда давление в левом предсердии в состоянии покоя достигает примерно 20 мм рт. ст. или более. По мере повышения давления в легочном стволе суживаются все более мелкие артерии. Первоначально этот процесс захватывает нижние, затем - средние и, наконец, верхние легочные поля. У больных с повторными эпизодами кровохарканья в анамнезе в легких начинает откладываться гемосидерин; содержащие гемосидерин макрофаги заполняют воздушные пространства. В том случае, если они.сливаются, образуются тонкие, диффузные узелки, наиболее выраженные в нижних легочных полях.
Митральный стеноз относится к группе приобретенных и наиболее распространенных пороков сердца. Его еще называют сужением левого венозного (атриовентрикулярного) отверстия. «Чистый» стеноз встречается, по мнению разных авторов, до 64,5% случаев. В остальных проявлениях патология сочетается с недостаточностью митрального клапана.
Функциональный стеноз обнаруживают у пациентов с длительным течением гипертонии. Гипертрофия левого желудочка вызывает натягивание митральных створок клапана, вовлечение их внутрь просвета с формированием относительного сужения прохода между предсердием и желудочком.
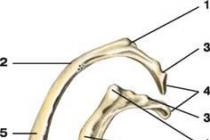
Роль клапанного аппарата
Между левыми камерами сердца (предсердием и желудочком) располагаются две части митрального клапана: передняя и задняя. Их называют «створками». Они представляют собой тонкие пленки, образующиеся из ткани эндокарда (внутреннего слоя сердца). Клапан имеет собственные мышцы, которые сжимаются или расслабляются.
При поступлении крови из предсердия в желудочек створки подтянуты мышцами к стенкам, чтобы не задерживать поток. Когда происходит сокращение левого желудочка и выброс крови в аорту, клапан плотно закрыт, что обеспечивает полное освобождение желудочка и препятствует обратному оттоку крови.
Для этого створки должны перекрыть площадь в 4–6 см 2 . Это нормальный размер атриовентрикулярного отверстия у взрослого человека.
А) полное раскрытие створок; б) начинается втяжение внутрь; в) образуется воронка с узким отверстием
В случае развития воспаления ткани митрального клапана с последующим рубцеванием, возникает тугоподвижность разводящих мышц, концы створок соединяются. Эта патология формирует стеноз митрального клапана. Сращение клапана с атриовентрикулярным отверстием суживает проход из предсердия в желудочек.
Отличить ткань клапана от эндокарда могут только кардиохирурги во время операции.
Другой вариант изменений клапанов - это недостаточные размеры створок, их деформация, что приводит к неполному перекрытию сообщения при систоле желудочка. Небольшой объем крови тонкой пристеночной струйкой возвращается в полость предсердия.
Причины
Главная причина митрального стеноза - ревматический процесс, поддерживающийся непрерывной циркуляцией гемолитического стрептококка в крови.
Начинается заболевание в детстве, чаще после перенесенной ангины. Скрытый период (без клинических проявлений) может длиться до 20 лет. Признаки ревматического порока проявляются уже во взрослом возрасте пациента.
Установлена большая подверженность инфекции девочек.
В 30% случаев ревматические атаки вызывают формирование митральной недостаточности . Они чаще наблюдаются у мальчиков.
Механизмы развития патологии и компенсации
«Чистый» митральный стеноз выражается в небольшом снижении объема полости левого желудочка из-за недостаточного поступления в него крови. Основным изменениям подвергаются миокард левого предсердия и правого желудочка.
Первая фаза - в связи с затруднением прохождения крови сквозь атриовентрикулярное отверстие левое предсердие значительно увеличивается в объеме. Подобные изменения возможны при его сужении до 1 см 2 .
Вторая фаза - когда левое предсердие не справляется с повышенной нагрузкой, образуется застой в легочном круге кровообращения, в нем повышается давление. Это предполагает усиленную работу мышцы правого желудочка по выталкиванию крови в легочную артерию. При этом правый желудочек гипертрофируется.
Механизм позволяет нарушенной гемодинамике справляться с кровоснабжением в течение многих лет при следующих неизменных условиях:
- площадь атриовентрикулярного отверстия за это время не уменьшится более 1 см 2 ;
- не разовьется атеросклероз в сосудах легких из-за длительной легочной гипертонии.
Декомпенсация наступает из-за нарушения сократительной способности «уставшего» правого желудочка. Ведь, кроме перегрузки, ему приходится переносить повторные ревматические атаки, мерцательную аритмию, замещать участки кардиосклероза.
Клиническая картина
Симптомы митрального стеноза, начиная с детских лет, проявляются одышкой. Ребенок не участвует в быстрых играх, часто устает.
- Боли в сердце возникают во время ревматической атаки и возможного вовлечения коронарных сосудов или в результате сдавления предсердием левой венечной артерии.
- Кровохарканье появляется сначала только после физической нагрузки по причине разрыва соединений между венозными капиллярами легких и бронхиол. Формируется механизм, подобный гипертоническому кризу, но в сосудах легких.
- Больные со стенозом митрального клапана страдают частыми затяжными бронхитами, воспалением легких.
Первая и вторая фазы развития компенсаторного механизма не проявляются тяжелыми симптомами.
При декомпенсации пациент жалуется на:
- выраженную одышку в покое;
- кашель с пенистой мокротой, содержащей примеси крови;
- невозможность лежать в связи с усилением одышки в горизонтальном положении;
- усиливающиеся боли в области сердца;
- аритмию с частыми сердечными сокращениями.
Периодически случаются приступы сердечной астмы по ночам.

Так выглядят пациенты с пороком
В фазу декомпенсации врач при осмотре обращает внимание на необычный синеватый румянец на фоне бледного лица, синюшность губ, кончика носа, пальцев.
Положив руку на область сердца, можно ощутить дрожание, его сравнивают с «кошачьим мурлыканьем». Образуется прохождением крови через вибрирующие створки, усиливается в положении на левом боку.
В эпигастральной области определяются мощные сердечные толчки , особенно на вдохе, за счет усиленной работы правого желудочка. Пальпируется плотная увеличенная печень.
Аускультативно выслушиваются типичные шумы в сердце .
На голенях обнаруживаются отеки. При выраженной декомпенсации увеличивается живот за счет выпота жидкости и сдавления воротной вены плотной печенью.
В терминальной стадии возникает отечность всего тела (анасарка), падает артериальное давление. Больной погибает от общей кислородной недостаточности организма.
Диагностика
Диагноз основан на результатах врачебного осмотра в сочетании с лабораторными и инструментальными объективными методами.
Лабораторными анализами устанавливают:
- повышенное содержание лейкоцитов, С-реактивного белка, увеличение свертываемости крови;
- биохимические тесты указывают на нарушенную функцию печени и почек (повышенный уровень билирубина, креатинина, мочевины);
- обнаруживают типичные для активного ревматизма иммунологические пробы;
- в анализе мочи имеются признаки измененной фильтрации (белок, лейкоциты, эритроциты).
На ЭКГ диагностируется перегрузка левого предсердия и правого желудочка, аритмии (политопные экстрасистолы, мерцательная аритмия). Нарушение ритма возможно непостоянно, поэтому помогает холтеровское мониторирование в течение суток с последующей расшифровкой ЭКГ.

Стрелкой показано увеличенное левое предсердие, а на боковом снимке - правый желудочек
Рентгенография грудной клетки выявляет застой крови в легочной ткани, нарушенную конфигурацию тени сердца.
УЗИ-исследование позволяет более точно изучить степень декомпенсации порока, определяет:
- площадь суженного отверстия;
- толщину митрального клапана;
- наличие нарушения гемодинамики (степень обратного заброса крови в левое предсердие и объем выброса в аорту).
Критерии степени стеноза
Клиническая картина связана со степенью сужения атриовентрикулярного отверстия. Принято различать:
- первую степень (незначительную) - размер отверстия более 3 см 2 ;
- вторую (умеренную) - от 2,0 до 2,9;
- третью (выраженную) - от 1,0 до 1,9;
- четвертую (критическую) - менее 1,0.
Точное определение важно для выбора метода оперативного лечения.
Лечение
Лечение стеноза митрального клапана зависит от проведенной диагностики, состояния гемодинамических показателей. Метод выбирается индивидуально для каждого пациента с учетом компенсаторных возможностей организма.
Терапия в стадии компенсации и субкомпенсации проводится лекарственными препаратами: противоревматические, мочегонные, антиаритмические средства. Сердечные гликозиды принимаются курсами.
При начале декомпенсации прием препаратов рекомендован постоянно. Вопрос о хирургическом лечении ставится при площади отверстия 1,5 см 2 и менее. Необходимы антиаритмические средства, профилактика тромбоза.
В тяжелых стадиях операция проводится как метод временного продления жизни пациента, имеет высокую степень риска. Полная декомпенсация требует только симптоматической терапии.
Методы хирургического лечения
Хирургическое лечение митрального стеноза имеет свои противопоказания:
- наличие у пациента декомпенсированных общих заболеваний (сахарный диабет, хронический панкреатит, бронхиальная астма);
- острый инфаркт миокарда, частые гипертонические кризы, первичные нарушения ритма, инсульт;
- невылеченное острое инфекционное заболевание;
- выраженная декомпенсация, терминальная стадия.
Хирургические методы включают:
- комиссуротомию - рассечение спаек и расширение предсердно-желудочкового отверстия на открытом сердце, применяется аппарат искусственного кровообращения;
- баллонную пластику - через сосуды подводится зонд с баллоном, затем его раздувают и вызывают разрыв сращенных створок клапана;
- протезирование клапана - при наличии недостаточности митрального клапана в сочетании со стенозом отверстия, клапан заменяется на искусственный.

Так выглядит искусственный клапан
Возможные послеоперационные осложнения:
- тромбоэмболия через аорту в артерии мозга, брюшную полость, вены легкого;
- провокация развития инфекционного эндокардита с поражением клапанов;
- разрушение искусственного клапана с повторным проявлением нарушенной гемодинамики.
Прогноз
Без лечения у пациентов быстро формируется декомпенсация. Люди умирают, не достигнув 50-летия. Современные способы хирургического лечения позволяют продлить активную жизнь. Потребуется поддерживающая консервативная терапия и наблюдение у кардиолога.
При выявлении порока у молодых женщин на фоне беременности врачи решают вопрос о возможности вынашивания ребенка и последующего родоразрешения. Если у будущей мамы имеется стадия декомпенсации, беременность не рекомендуется, гипоксия скажется на формировании внутренних органов плода.
Профилактика
Профилактические мероприятия состоят из противоревматических курсов лечения пациентов, перенесших заболевания, вызванные гемолитическим стафилококком (ангина, нефрит). Антибактериальная терапия необходима этой группе пациентов перед лечением у стоматолога, при любых хирургических вмешательствах.
Существуют подробные стандарты профилактического назначения медикаментов, разработанные специалистами ВОЗ.
Больные должны знать возможные симптомы декомпенсации. Каждое обострение нуждается в стационарном лечении.
Этиология. Причиной данного порока практически в 100 % случаев является ревматическая лихорадка, крайне редко - врожденный митральный стеноз в сочетании с дефектом межпредсердной перегородки (синдром Лютембаше).Нарушения гемодинамики.
В норме площадь митрального отверстия колеблется в пределах от 4 до 6 см2, в среднем она составляет у большинства людей 35 мм. Клинически значимые нарушения гемодинамики возникают при уменьшении площади отверстия более чем в 2 раза. Суженное левое атриовентрикулярное отверстие препятствует поступлению крови из предсердия в желудочек. Для того чтобы достаточный объем крови прошел из левого предсердия в желудочек, необходимо увеличение скорости кровотока. Это обеспечивается за счет повышения давления в левом предсердии до 20-25 мм рт. ст. (при норме 5 мм рт. ст.) и, следовательно, градиента давления между предсердием и желудочком. Гиперфункция левого предсердия приводит к его гипертрофии и дилатации. В норме диаметр левого предсердия - около 4 см, при митральном стенозе он увеличивается до 8 см и более.
Вследствие декомпенсации работы левого предсердия нарастает давление в малом круге кровообращения. При сужении отверстия до 1 см2 давление в левом предсердии и легочных капиллярах в покое составляет 15-20 мм рт. ст. (норма 5-8 мм рт. ст.), а при физической нагрузке увеличивается до 30-35 мм рт. ст., что создает угрозу интерстициального и альвеолярного отека легких. Вследствие повышения давления в левом предсердии и легочных венах происходит рефлекторный спазм артериол легких (рефлекс Китаева). Гипертония малого круга создает нагрузку сопротивлением в работе правого желудочка, его гиперфункция ведет к гипертрофии, дистрофии, дилатации и декомпенсации.
Клинические проявления. Наиболее типичны жалобы на одышку различной степени выраженности, вплоть до приступов сердечной астмы. Характерны сердцебиение, перебои в работе сердца, кардиалгии, повышенная утомляемость.
Как правило, пациенты хрупкого телосложения. “Митральное лицо” характеризуется своеобразным румянцем щек с цианотичным оттенком на фоне бледной кожи.
Губы, кончик носа цианотичны. Если порок сердца сформировался в детстве, может определяться сердечный горб. Возможно наличие эпигастральной пульсации, обусловленной гипертрофией правого желудочка.
Пальпаторно определяется слабый верхушечный толчок, диастолическое, чаще пресистолическое, сердечное дрожание (симптом “кошачьего мурлыканья”) с эпицентром на верхушке.
При перкуссии определяется смещение правой границы относительной сердечной тупости вправо, верхней вверх.
Аускультативно - усиление I тона на верхушке, расщепление
II тона во всех точках аускультации за счет щелчка открытия митрального клапана, акцент и расщепление II тона на легочной артерии, диастолический шум. При резко выраженной гипертонии малого круга - диастолический шум Грехема - Стилла на легочной артерии.
При рентгенодиагностике наблюдается увеличение дуги левого предсердия, правого желудочка, расширение легочной артерии, сглаженность талии сердца.
Ретрокардиальное пространство сужено. Контрастированный пищевод отклоняется по дуге малого радиуса (не более 6 см). Выраженный стеноз сопровождается перераспределением кровотока в легких таким образом, что их верхушки снабжаются кровью больше нижних отделов (т.е. картина, обратная наблюдаемой в норме). Рентгенографически в костно-диафрагмальных синусах могут определяться септальные линии.
На электрокардиограмме присутствуют отклонение электрической оси сердца вправо, признаки гипертрофии левого предсердия (высокие, уширенные зубцы Р в 1-2 стандартных отведениях - Р mitrale), правого желудочка. К часто встречаемым поздним проявлениям относится мерцание предсердий.
На фонокардиограмме преобладают высокие осцилляции 1-го тона, удлинение интервала Q - I тон (в норме до 0,06 с), щелчок открытия митрального клапана на всех точках аускультации, отстоящий от II тона не более чем на 0,11 с. Регистрируются высокая амплитуда и расщепление II тона на легочной артерии, нарастающий к I тону пресистолический и убывающий, связанный со щелчком митрального клапана протодиастолический шум.
Эхокардиограмма. Выявляются однонаправленное диастолическое движение створок митрального клапана; снижение скорости раннего диастолического закрытия передней створки митрального клапана; снижение общей экскурсии движения митрального клапана; малое диастолическое расхождение створок митрального клапана; увеличение полости левого предсердия.
Катетеризация сердца позволяет определить градиент давления между полостью левых предсердия и желудочка и степень легочной гипертензии.
Оценка выраженности митрального стеноза.
1-я степень.
Границы сердца в пределах нормы или незначительно расширены вверх и вправо (на 0,5 см). По аускультативно-фонографическим данным, имеется короткий, небольшой интенсивности шум, следующий за тоном открытия митрального клапана. Интервал Q - I тон в пределах 0,10-0,12 с. ЭКГ может быть нормальной. На эхокардиограмме - незначительное снижение скорости прикрытия створки клапана (от 3 до 1,5 см/с) и амплитуды открытия створки (12-15 мм), наличие типичной конфигурации движения створки в виде буквы “П” при отсутствии признаков фиброза. Переднезадний размер левого предсердия увеличен незначительно (до 5 см).
2-я степень. Расширение границ сердца вверх и вправо (на 0,5-1 см), характерный для этого порока умеренно выраженный цианоз. По аускультативно-фонографическим данным определяется шум, занимающий всю диастолу, средней интенсивности (амплитуды). Интервал Q - I тон увеличен до 0,09-0,10 с. Интервал II тон - OS в пределах 0,07-0,09 с. На ЭКГ часто определяются мерцание предсердий, изменения предсердного компонента по типу митрального зубца Р. Признаки гипертрофии правого желудочка, обычно в виде изолированного увеличения амплитуды зубца R в соответствующих отведениях. На эхокардиограмме скорость прикрытия створки митрального клапана снижена до 1,5-1 см/с, амплитуда открытия створки снижена до 8-10 мм. Умеренный фиброз створок. Увеличение переднезаднего размера левого предсердия (до 7 см). Определяется увеличенный правый желудочек.
3-я степень. Значительное расширение границ сердца вверх и вправо (более чем на 1-1,5 см), выраженный характерный цианоз, пульсация в эпигастральной области. По аускультативно-фонографическим данным имеется грубый интенсивный диастолический шум, нередко сопровождающийся диастолическим дрожанием. Интервал Q - I тон увеличен до 0,11-0,12 с, интервал II тон - QS уменьшен до 0,04-0,06 с. На ЭКГ мерцание предсердий, признаки гипертрофии правого желудочка в виде увеличенной амплитуды зубца Т в соответствующих отведениях в сочетании с измененной конечной частью желудочкового комплекса (уплощение, инверсия зубца Т, снижение сегмента S - T) в тех же отведениях. На эхокардиограмме - значительное снижение скорости прикрытия створки клапана (ниже 1 см/с), снижение амплитуды открытия створки (ниже 8 мм). Выраженный фиброз створки. Увеличение переднезаднего размера левого предсердия (более 7 см). Определяется значительно расширенная полость правого желудочка. Полного соотношения между выраженностью фиброза створок и степенью митрального стеноза может не наблюдаться.
Дифференциальная диагностика. При дифдиагностике с недостаточностью клапана аорты затруднения возникают в связи с наличием диастолического шума на верхушке сердца при обоих пороках. Диастолический шум аортальной недостаточности тихий, убывающий, возникает сразу после II тона. При митральном стенозе протодиастолический шум выслушивается после щелчка открытия митрального клапана. Митральный стеноз и аортальная недостаточность имеют разную электро-, фоно-, рентгено-, эхокардиологическую симптоматику.
Митральный стеноз, мерцательная аритмия и ИБС, мерцательная аритмия. Дифференциально-диагностические проблемы возникают у лиц пожилого возраста, поскольку мелодия сердца при мерцательной аритмии затрудняет оценку звучности I и II тона. При ИБС могут выслушиваться экстратоны, определяться систолический шум. Особенно трудно оценить аускультативную картину при выраженной тахисистолии. Надо использовать весь арсенал дополнительных методов, а при их отсутствии в уточнении диагноза помогает критерий ex juvantibus - после лечения сердечной недостаточности гликозидами и устранения тахисистолии даже на фоне мерцательной аритмии хорошо выявляются наиболее значимые симптомы митрального стеноза - щелчок открытия митрального клапана, диастолический шум.
Миксома левого предсердия создает частичную обструкцию атриовентрикулярного отверстия с симптоматикой митрального стеноза. При перемене положения тела у некоторых больных с миксомой может развиться кратковременная полная обструкция левого атриовентрикулярного отверстия с мозговыми синкопальными состояниями. Диагноз миксомы уточняется после проведения эхокардиографического исследования.
Для стеноза правого атриовентрикулярного отверстия характерны симптомы правожелудочковой сердечной недостаточности при отсутствии признаков левожелудочковой недостаточности, столь характерной для митрального стеноза. Аускультативные данные при трикуспидальном стенозе - диастолический шум, расщепление II тона за счет щелчка открытия трехстворчатого клапана - отличаются от митрального стеноза только местом наилучшего выслушивания. При митральном стенозе это верхушка сердца, при трикуспидальном - основание и левый край грудины в V межреберье. Диастолический шум трикуспидального стеноза усиливается на высоте вдоха. У больных с трикуспидальным стенозом на ЭКГ выявляется синдром гипертрофии правого предсердия (высокий, уширенный зубец Р в отведениях 2, 3-м стандартных, 1, 2-м грудных), при митральном стенозе - синдром гипертрофии левого предсердия (высокий, умеренный зубец Р в отведениях 1, 2-м стандартных, 4, 5, 6-м грудных). Рентгенологически при трикуспидальном стенозе находят дилатацию правого предсердия, расширение верхней полой вены. Митральный стеноз протекает с расширением левого предсердия, признаками застоя в малом круге. Эхокардиографический метод, позволяющий визуализировать трехстворчатый клапан, значительно облегчает дифференциацию рассматриваемых пороков.
Течение митрального стеноза определяется двумя факторами: выраженностью стеноза и состоянием миокарда.
При нерезко выраженном стенозе и хорошем состоянии сердечной мышцы в течение многих лет больной сохраняет трудоспособность.
Если митральный стеноз выражен значительно, сердечная декомпенсация наступает быстро и уже на ранних этапах присоединяются осложнения.
Осложнения. Характерны острая левожелудочковая сердечная недостаточность, сердечная астма, отек легких, кровохарканье, мерцательная аритмия, шаровидный тромб левого предсердия, тромбоэмболии большого круга кровообращения, тромбоэмболии легочной артерии.
Сужение левого атриовентрикулярного отверстия (митральный стеноз) - порок сердца, обусловленный патологией аппарата митрального клапана, характеризующийся сужением левого атриовентрикулярного отверстия, что создает препятствие току крови из левого предсердия в левый желудочек.
Этиология
Самой главной и частой причиной митрального стеноза является перенесенная ревматическая лихорадка (ревматизм) .
Острая ревматическая лихорадка может приводить к развитию как изолированного («чистого») митрального стеноза, так и к сочетанию митрального стеноза с недостаточностью митрального клапана.
При острой ревматической лихорадке в патологический процесс вовлекаются как створки, комиссуры митрального клапана, митральное фиброзное кольцо, так и хорды и папиллярные мышцы. Важнейшим итогом воспалительных патоморфологических изменений митрального клапана является сморщивание его створок и сужение левого атриовентрикулярного отверстия.
Еще в 1968 г. В. Е. Незлин предложил выделять 4 анатомических варианта ревматического митрального стеноза, что остается актуальным и в настоящее время.
Вариант 1 характеризуется сращением краев створок между собой, но при этом не наблюдается резко выраженных структурных изменений самих створок и сухожильных нитей.
При варианте 2 наблюдается резко выраженный фиброз и кальциноз створок, однако сращение створок между собой выражено слабо. Митральный стеноз в этой ситуации развивается потому, что створки митрального клапана становятся очень ригидными и не могут в достаточной мере раскрыться в диастоле. Митральное отверстие представляеи собой узкую, продолговатую щель.
Вариант 3 можно обозначить как «подклапанный митральный стеноз», он обусловлен грубыми морфологическими изменениями сухожильных хорд, а нередко и папиллярных мышц. Существует разновидность варианта 3 - так называемый «двойной митральный стеноз» - сочетание подклапанного стеноза и стеноза, обусловленного поражением створок митрального клапана.
При варианте 4 наблюдается выраженное сращение краев створок митрального клапана, а поражение самих створок выражено умеренно. Иногда отмечается поражение сухожильных нитей.
Редкими причинами митрального стеноза являются инфекционный эндокардит и атеросклеротическое поражение створок митрального клапана с развитием в них в последующем фиброза и кальциноза.
Существует также врожденный митральный стеноз, при этом сердечная недостаточность развивается в грудном и раннем детском возрасте.
Патофизиология и изменения гемодинамики
В норме площадь левого атриовентрикулярного отверстия составляет около 4-6 см 2 . В результате действия этиологических факторов, в первую очередь, ревматической лихорадки и вследствие происходящих при этом патоморфологических изменений (утолщение, сращение митральных створок) происходит значительное уменьшение митрального отверстия менее 4 см 2 .
В норме митральный клапан в начале диастолы открывается и кровь свободно поступает из левого предсердия в левый желудочек. При митральном стенозе уменьшение площади левого атриовентрикулярного отверстия создает препятствие для поступления крови в левый желудочек. В итоге происходит повышение давления в левом предсердии, и чем меньше площадь митрального отверстия, тем выше уровень давления (при резко выраженном стенозе оно может быть в 4-5 раз выше по сравнению с нормой). Таким образом, создается патологический градиент давления между левым предсердием и левым желудочком, благодаря чему кровь проталкивается через суженное митральное отверстие в левый желудочек. Постепенно развивается гипертрофия и дилатация левого предсердия.
Высокое давление в левом предсердии затрудняет опорожнение легочных вен, вследствие чего переполняется венозное русло, растет гидростатическое давление в легочных венах и капиллярах, что может вызвать транссудацию плазмы в интерстициальную ткань легких и альвеолы, вызывая развитие одышки, а в тяжелых случаях даже отека легких. Резкое повышение венозного давления может приводить к открытию коллатералей между легочными и бронхиальными венами. Значительный рост давления в легочных венах и капиллярах соответственно «передается» на легочную артерию, развивается пассивная легочная гипертензия. В последующем по мере дальнейшего роста давления в левом предсердии и легочных венах развивается защитный рефлекторный спазм легочных артериол (рефлекс Китаева) вследствие чего в определенной мере ограничивается приток крови к легочным капиллярам, предупреждается их переполнение и дальнейший рост в них гидростатического давления. Рефлекс Китаева представляет собой вынужденную защитную реакцию организма, но этот рефлекс одновременно вызывает дальнейший рост давления в легочной артерии (активная легочная гипертензия). Далее, по мере существования легочной гипертензии развиваются выраженные пролиферативные и склеротические процессы в стенке легочных артериол, что в свою очередь способствует стабилизации давления в легочной артерии на высоком уровне И снижению легочного кровотока.
Длительное и выраженное повышение давления в легочной артерии создает значительно повышенную нагрузку сопротивлением на правый желудочек, опорожнение его резко затрудняется. В конечном итоге возникающая при митральном стенозе хроническая легочная гипертензия и хроническое повышение давления в правом желудочке приводят к его гипертрофии, дилатации, относительной недостаточности трехстворчатого клапана и в последующем к право-желудочковой недостаточности.
На поздних стадиях митрального стеноза на фоне значительно выраженной легочной гипертензии развивается выраженный застой крови в малом и большом кругах кровообращения.
Левое предсердие при митральном стенозе постоянно испытывает перегрузку давлением, что приводит к его гипертрофии, дилатации, дистрофическим и склеротическим изменениям в миокарде, нарушению электрофизиологических процессов и развитию мерцательной аритмии, что еще более ухудшает поступление крови из левого предсердия в левый желудочек и, следовательно, способствует застою крови в расширенном левом предсердии. Застой крови в дилатированном леbom предсердии предрасполагает к образованию в нем тромбов и развитию тромбоэмболии периферических артерий
Важнейшим патофизиологическим фактором и гемодинамической особенностью при митральном стенозе является уменьшенный ударный объем сердца и практически отсутствие его увеличения при физической нагрузке. Следует отметить, что при небольшом или умеренном сужении левого атриовентрикулярного отверстия ударный объем в покое остается близким к норме. Однако при физической или психоэмоциональной нарузке и тахикардии любого генеза ударный объем и сердечный выброс увеличиваются незначительно, то есть в существенно меньшей степени по сравнению со здоровыми людьми. При выраженном митральном стенозе и значительной легочной гипертензии ударный объем и сердечный выброс снижены даже в покое и не возрастают или иногда падают при физической нагрузке. Сниженный сердечный выброс приводит к гипоперфузии всех органов и тканей и соответственно к нарушению их функции.
В патогенезе гемодинамических нарушений, клинических проявлений и осложнений при митральном стенозе определенную роль играет нейрогормональный дисбаланс в регуляции системы кровообращения. Низкий сердечный выброс, высокое давление в левом предсердии, застой крови в обоих кругах кровообращения, недостаточная перфузия органов и тканей вызывают активацию нейрогормональных факторов, как и при хронической сердечной недостаточности другой этиологии. Происходит активация симпатоадреналовой, ренин-ангиотензин-альдостероновой систем, местной тканевой ренин-ангиотензиновой системы, развивается дисбаланс в продукции эндотелием вазодилатирующих и вазоконстрикторных факторов с преобладанием последних. Указанные обстоятельства способствуют гипертрофии левого предсердия, развитию в нем фиброза, последующей его дилатации, развитию клинической картины сердечной недостаточности.
Клиническая картина
Митральный стеноз чаще развивается у женщин. Большинство больных с митральным стенозом имеют в анамнезе указания на перенесенную острую ревматическую лихорадку. Формирование митрального стеноза происходит медленно, постепенно, клинические проявления этого порока сердца могут впервые появиться через 10-12 лет после перенесенной острой ревматической лихорадки. Однако следует заметить, что сроки появления субъективных проявлений митрального стеноза индивидуальны и могут колебаться от 5 до 20 лет. Выраженность клинических проявлений сужения левого атриовентрикулярного отверстия (митрального стеноза) в первую очередь зависит от его степени. В зависимости от площади левого атриовентрикулярного отверстия различают три степени митрального стеноза:
легкая степень митрального стеноза - площадь левого атриовентрикулярного отверстия - от 4 см 2 до 2 см 2 ;
умеренно выраженный митральный стеноз - площадь левого атриовентрикулярного отверстия - от 2 см 2 до 1 см 2 ;
тяжелый митральный стеноз - площадь левого атриовентрикулярного отверстия меньше 1 см 2 . Эту степень митрального стеноза некоторые кардиологи называют критической.
Субъективные проявления
При нерезко выраженном митральном стенозе и хороших компенсаторных возможностях левого предсердия (т. е. при адекватно усиленной его работе) больные обычно не предъявляют жалоб и чувствуют себя удовлетворительно, хотя аускультативные и эхокардиографические признаки митрального порока определяются.
Однако постепенно (чем более выражен митральный стеноз, тем быстрее) появляются субъективные признаки порока.
Наиболее ранним симптомом митрального стеноза является одышка, которая «красной нитью проходит через всю жизнь больного». Она обусловлена застоем в малом круге кровообращения и легочной гипертензией, а также сниженной эластичностью легких и уменьшением в них газообмена. Вначале одышка возникает при физических и психоэмоциональных нагрузках. В этих условиях еще больше увеличивается давление в левом предсердии и малом круге кровообращения. Возникающая при физических и психоэмоциональных нагрузках тахикардия приводит к укорочению диастолы и, следовательно, к ухудшению опорожнения левого предсердия и дальнейшему росту давления в нем и соответственно в легочных венах. При физическом напряжении увеличивается приток крови в правые отделы сердца и при достаточной сократительной функции миокарда правого желудочка происходит еще большее наполнение кровью малого круга кровообращения. Физическая нагрузка требует адекватной перфузии органов и тканей, а при характерном для митрального стеноза фиксированном ударном объеме сердца этого обеспечить не удается. В результате указанных патофизиологических особенностей появляется . Вначале одышку вызывают значительные физические нагрузки, затем она начинает появляться даже при небольших физических усилиях. В связи с этим больные нередко совершенно сознательно стараются избегать любых физических и психоэмоциональных нагрузок, ограничивают свою активность во всех проявлениях, предпочитая вести своеобразный «вегетативный» образ жизни.
С течением времени одышка появляется уже и в покое , при этом больные отмечают, что она усиливается в положении лежа и уменьшается или даже исчезает в положении сидя и стоя (ортопноэ). У многих больных наряду с жалобой на одышку появляются жалобы на кашель , который беспокоит больных во время физической нагрузки и, как и одышка, может усиливаться в положении лежа и исчезать в вертикальном положении. Это своеобразный «сердечный» кашель, отражающий венозный застой в легких и легочную гипертензию, обычно кашель сухой или с отделением небольшого количества слизистой мокроты, иногда в мокроте присутствуют прожилки крови.
При резко выраженном венозном и капиллярном застое в легких, высокой степени легочной гипертензии создаются условия для развития интерстициального и даже альвеолярного отека легких. Интерстициальный отек легких проявляется сердечной астмой (некоторые специалисты предлагают называть ее «митральной» астмой, подчеркивая тем самым, что в ее развитии слабость левого желудочка не является первопричиной). Сердечная астма характеризуется появлением приступов удушья , чаще ночью, в горизонтальном положении больного, которые нередко сопровождаются чувством страха смерти, выраженного беспокойства. В положении сидя выраженность удушья несколько ослабевает. При развитии альвеолярного отека легких появляется жалоба не только на тяжелую одышку, удушье, но и кашель с отделением большого количества пенистой, розовой мокроты (вследствие пропотевания эритроцитов из плазмы крови в альвеолы).
Сердечная астма и отек легких провоцируются физическим и эмоциональным напряжением, респираторной инфекцией, лихорадкой, беременностью, фибрилляцией предсердий с увеличенной частотой сокращений желудочков или другими тахиаритмиями.
Довольно часто больные с митральным стенозом жалуются на кровохаркание . Наиболее частой причиной кровохаркания является разрыв легочно-бронхиальных венозных анастомозов вследствие резко выраженной гипертензии в легочных венах. Однако, следует помнить, что кровохаркание при митральном стенозе может быть обусловлено тромбоэмболией легочной артерии и развитием инфаркта легкого.
В появлении кровохаркания большое значение имеет также увеличение давления в легочных капиллярах и пропотевание эритроцитов из крови в альвеолы.
Различают следующие виды кровохарканий при митральном стенозе:
Внезапное легочное кровотечение (ранее обозначавшееся как «легочная апоплексия»). Несмотря на то, что такое кровотечение профузное, оно редко бывает жизнеопасным. Это кровотечение является результатом разрыва истонченных дилатированных бронхиальных вен, который наступает вследствие внезапного подъема давления в левом предсердии. При развитии стойкой венозной легочной гипертензии стенка легочных вен резко истончается. Кровохаркания такого вида постепенно становятся реже и даже имеют тенденцию к исчезновению при прогрессировании митрального стеноза.
Примеси крови в мокроте - эта форма кровохаркания ассоциируется с пароксизмами ночного удушья (по сути, сердечной астмы, возникающей ночью).
Пенистая, розовая мокрота - этот вид кровохаркания наблюдается при отеке легких, протекающем с разрывом альвеолярных капилляров.
Кровохаркание вследствие инфаркта легкого - позднего осложнения митрального стеноза, ассоциированного с сердечной недостаточностью.
Примеси крови в мокроте как проявление хронического бронхита, осложняющего течение митрального стеноза. Отек слизистой оболочки бронхов у больных с митральным стенозом создает благоприятные условия для развития хронического бронхита, который часто осложняет митральный стеноз.
При развитии правожелудочковой недостаточности больные жалуются на появление отеков в области голеней и стоп.
Следует отметить, что с развитием правожелудочковой недостаточности уменьшается количество крови, поступающей в малый круг кровобращения, в определенной мере происходит его разгрузка и вследствие этого уменьшается выраженность кардинальных признаков венозного застоя крови в легких - реже возникают приступи удушья и сердечной астмы, реже появляется кровохаркание.
Больные с митральным стенозом часто жалуются также на общую и мышечную слабость, резкое снижение работоспособности, повышенную утомляемость . Эти жалобы появляются довольно рано и обусловлены «фиксированным» сердечным выбросом (т. е. отсутствием его адекватною повышения в условиях физической и психоэмоциональной нагрузки) и недостаточной перфузией органов и тканей, а также скелетной мускулатуры.
Больных с митральным стенозом очень часто беспокоят жалобы на сердц ебиения и ощущение перебоев в области сердца . Сердцебиения обусловлены синусовой тахикардией, которая очень характерна для больных с митральным стенозом и является следствием активации симпатоадреналовой системы. Ощущение перебоев в области сердца связано с появлением экстрасистолии или мерцательной аритмии.
Около 15% больных жалуются на боли в грудной клетке , которые связаны с выраженной легочной гипертензией и расширением ствола легочной артерии. Боли могут локализоваться в области сердца, обычно тупые, давящие, носят постоянный характер, как правило, не купируются нитроглицерином. Иногда боли могут быть обусловлены выраженной гипертрофией, дилатацией миокарда правого желудочка и ишемией некоторых его отделов. У ряда больных (преимущественно у лиц пожилого возраста) боли в области сердца обусловлены сопутствующим атеросклерозом коронарных артерий.
При развитии правожелудочковой недостаточности и увеличении печени больные жалуются на боли и чувство тяжести в правом подре берье, ощущение горечи во рту . Правожелудочковая недостаточность нередко сопровождается развитием застойных явлений в венах желудка, кишечника, в этом случае больных беспокоят тошнота, вздутие живота, иногда рвота .
Внешний осмотр
При развитии митрального стеноза в детском или юношеском возрасте отмечается отставание в росте и в физическом развитии, иногда в половом («митральный нанизм»). Взрослые больные с митральным стенозом астеничны, как правило, со сниженной массой тела и слабым развитием мускулатуры, выглядят моложе своих лет.
При выраженной легочной гипертензии развивается периферический цианоз (акроцианоз ) - губы, кончик носа, мочки ушей, ушные раковины, кисти, стопы цианотичные и холодные на ощупь. Для больных с митральным стенозом характерно так называемое «митральное лицо» ( facies mitralis ) - цианотично-румяные щеки на фоне бледной кожи лица «митральная бабочка» с цианотичными губами и цианозом кончика носа и ушных раковин.
Выраженная легочная гипертензия может сопровождаться диффузным пепельно-серым цианозом, при осмотре обращает на себя внимание одышка, при этом больные предпочитают занимать вынужденное, сидячее или полусидячее положение в постели, так как при этом уменьшается приток крови к правым отделам сердца и легким и одышка уменьшается.
При развитии правожелудочковой недостаточности можно видеть набухание шейных вен, утолщение шеи, отеки на ногах и в области поясницы и увеличение живота в объеме за счет асцита.
Осмотр области сердца
При осмотре и пальпации области сердца нередко можно обнаружить важные диагностические признаки митрального стеноза. Если порок сердца сформировался в детском или подростковом возра-сте, можно увидеть в области сердца «сердечный горб» - выпячивание, наиболее сильно выраженное в нижней трети грудины, обусловленное влиянием значительно гипертрофированного правого желудочка на хрящи, ребра прекардиальной области грудной клетки и грудину.
У некоторых больных с резко выраженной легочной гипертензией можно при осмотре увидеть усиленную пульсацию во II межреберье слева , обусловленную расширением ствола легочной артерии (признак редкий).
При развитии митрального стеноза в молодом возрасте иногда можно обнаружить симптом Боткина - некоторое уменьшение левой половины грудной клетки по сравнению с правой.
При чрезмерной дилатации левого предсердия у немногих больных наблюдается волнообразная пульсация всей области сердца .
В области эпигастрия можно видеть пульсацию, обусловленную работой гипертрофированного правого желудочка
Пальпация области сердца
Верхушечный толчок прощупывается в обычном месте, то есть в V м межреберье кнутри от левой среднеключичной линии, так как при митральном стенозе отсутствует увеличение левого желудочка. У многих больных верхушечный толчок пропальпировать не удается. Иногда верхушечный толчок смещается влево, что обусловлено значительным увеличением правого желудочка, который смещает кнаружи левый желудочек.
Пульсация гипертрофированного правого желудочка пальпаторно может восприниматься в эпигастрии или в III-IV межреберье у левого края грудины, а при расширении ствола легочной артерии воспринимается пульсация во II межреберье слева.
Характерным пальпаторным признаком митрального стеноза является симптом «двух молоточков» . Если приложить руку так, чтобы ладонью прикрыть верхушку сердца, а пальцами - область II второго межреберья слева у грудины, то можно выявить симптом «двух молоточков». I хлопающий тон определяется как первый молоточек, стучащий изнутри грудной клетки, акцентированный II тон хорошо воспринимается пальцами руки как удар «второго молоточка». Между двумя «молоточками» в ряде случаев удается пропальпировать пульсацию гипертрофированного conus pulmonalis правого желудочка.
Очень важным пальпаторным симптомом митрального стеноза является определение диастолического «кошачьего мурлыкания» . Для выявления этого признака следует положить ладонь на область верхушки сердца, и рука будет воспринимать в диастоле дрожание, напоминающее ощущение, возникающее, если приложить руку к спине мурлыкающей кошки. «Кошачье мурлыканье» бывает протодиастолическим и пресистолическим. Протодиастолическое «кошачье мурлыканье» возникает в начале диастолы, во время прохождения крови из левого предсердия в левый желудочек через суженное атриовентрикулярное отверстие и соответствует протодиастолическому шуму. Определить при пальпации, что «кошачье мурлыканье» возникает в диастоле не сложно, так как оно следует за пальпируемым сердечным толчком. Необходимо подчеркнуть значение определения «кошачьего мурлыканья» в физикальной диагностике митрального стеноза. Дело в том, что в ряде случаев при митральном стенозе рукой при пальпации области сердечного толчка воспринимается «кошачье мурлыканье», но при аускультации протодиастолический шум не выслушивается. Это несоответствие пальпации и аускультации сердца при митральном стенозе объясняется тем, что диастолический шум может иметь очень низкий тембр, не улавливаемый человеческим ухом.
У многих больных «кошачье мурлыканье» соответствует пресистоли-ческому шуму, тогда оно возникает в конце диастолы и называется пресистолическим «кошачьим мурлыканьем». Пресистолическое «кошачье мурлыканье» имеет нарастающий характер и возникает не после сердечного толчка, а перед ним (в отличие от протодиастолического).
Выявляемость и интенсивность «кошачьего мурлыканья» зависят от степени митрального стеноза и от функционального состояния миокарда. «Кошачье мурлыканье» может не определяться при небольшом или, наоборот, резко выраженном сужении левого атриовентрикулярного отверстия, а также при развитии мерцательной аритмии (особенно при тахисистолической форме), и при сердечной недостаточности.
Перкуссия сердца
При не резко выраженном митральном стенозе изменений границ сердца при перкуссии не обнаруживается. При значительной гипертрофии и дилатации левого предсердия, а затем и правого желудочка, происходит изменение границ относительной тупости сердца. Характерно смещение границ относительной тупости сердца кверху и вправо. Оно обусловлено, прежде всего, расширением правого желудочка, к которому впоследствии присоединяется расширение правого предсердия. При гипертрофии правого желудочка вследствие косого направления его длинника (справа сверху влево и вниз) происходит смещение верхней границы относительной тупости сердца кверху. Кроме того, смещение верхней границы кверху обусловлено также увеличением выходной части правого желудочка и ствола легочной артерии. Расширение правой границы относительной тупости сердца связано с двумя основными факторами :
смещением правого предсердия увеличенным правым желудочком (правая граница относительной сердечной тупости образована именно краем правого предсердия);
увеличением правого предсердия (это наблюдается при высокой легочной гипертензии и выраженной гипертрофии и дилатации правого желудочка).
При перкуторном определении конфигурации сердца определяется сглаженность талии сердца - то есть выраженное уменьшение или полное отсутствие угла между ушком левого предсердия и выпуклым кнаружи контуром левого желудочка. Сглаженность талии сердца объясняется дилатацией левого предсердия и ствола легочной артерии. Сглаженная талия и смещение правой границы сердца вправо обусловливают митральную конфигурацию сердца.
Аускультация сердца
Аускультации сердца является основным физикальным методом диагностики митрального стеноза.
Все аускультативные феномены, характерные для митрального стеноза, лучше определяются в области верхушки сердца в положении на левом боку. Аускультативными признаками митрального стеноза являются следующие.
Другие сердечные шумы
В ряде случаев при митральном стенозе в области II межреберья слева выслушивается диастолический шум Грэхема Стилла . Этот шум появляется при высокой степени легочной гипертензии (иногда давление в легочной артерии при этом приближается к системному артериальному давлению), значительном расширении ствола легочной артерии и обусловлен относительной недостаточностью клапана легочной артерии.
При выраженной легочной гипертензии и дилатации правого желудочка появляется систолический шум относительной недостаточности трехстворчатого клапана . Этот шум локализуется премущественно в области мечевидного отростка или IV межреберья у левого края грудины, может проводиться на верхушку сердца.
Исследование пульса и артериального давления
Пульс на лучевых артериях может быть аритмичным (при экстрасистолии, мерцательной аритмии).
Величина (амплитуда) пульса у большинства больных нормальная, однако при развитии мерцательной аритмии пульсовые волны имеют разную амплитуду, что связано с меняющимся выбросом крови из левого желудочка в аорту. При тяжелом митральном стенозе даже при сохраненном синусовом ритме может отмечаться уменьшение амплитуды пульсовой волны (малый пульс) вследствие пониженного систолического объема левого желудочка.
При мерцательной аритмии определяется дефицит пульса - количество пульсовых волн на лучевой артерии за 1 минуту меньше количества сокращений сердца за 1 минуту. Дефицит пульса следует определять, проводя одновременно аускультацию сердца и подсчет пульсовых волн. Объясняется дефицит пульса тем, что при мерцательной аритмии при отдельных сокращениях сердца его ударный объем мал, и пульсовая волна не доходит до лучевой артерии.
Артериальное давление у большинства больных митральным стенозом нормальное, однако при тяжелой степени порока возможно снижение систолического артериального давления в связи с уменьшенным ударным объемом.
Исследование легких
Компенсированный митральный стеноз не проявляется какими-либо изменениями в легких. При развитии застоя в легких может определяться укорочение перкуторного звука в нижних отделах обоих легких.
При интерстициальном отеке легких в нижних отделах прослушиваются мелкопузырчатые хрипы, при альвеолярном отеке - обильная крепитация, мелко- и среднепузырчатые хрипы в большом количестве.
Часто у больных с митральным стенозом развивается застойный бронхит, при этом в легких прослушиваются сухие хрипы и жесткое дыхание.
Исследование органов брюшной полости
При развитии правожелудочковой недостаточности определяются увеличение печени при перкуссии и пальпации (увеличенная печень болезненна, край ее закруглен), в тяжелых случаях - асцит.
Лабораторные данные и инструментальные исследования
Общий анализ крови и мочи
Митральный стеноз непосредственно не вызывает каких-либо характерных изменений крови и мочи. Самой частой причиной митрального стеноза является острая ревматическая лихорадка, что проявляется изменениями общего анализа крови: лейкоцитоз, увеличение СОЭ, при выраженной активности ревматического процесса возможно снижение уровня гемоглобина и количества эритроцитов (как правило, нерезко выраженное).
При развитии недостаточности кровообращения могут быть изменения со стороны мочи: появляются умеренная протеинурия, цилиндрурия, микрогематурия («застойная почка»).
Биохимический анализ крови
При активном ревматическом процессе у больного с митральным стенозом отмечается повышение уровня серомукоида, гаптоглобина, сиаловых кислот, фибрина, альфа2- и гамма-глобулинов; при атеросклеротическом генезе митрального стеноза у лиц пожилого возраста - гипер-холестеринемия, гипер-бета-липопротеинемия.
Иммунологический анализ крови
При активном ревматическом процессе у больных митральным стенозом могут обнаруживаться высокие титры антистрептококковых антител, циркулирующие иммунные комплексы, высокие уровни иммуноглобулинов, у некоторых больных выявляется снижение количества Т-лимфоцитов-супрессоров и увеличение Т-лимфоцитов-хелперов.
Анализ мокроты
В мокроте больного митральным стенозом с застоем крови в легких могут обнаруживаться так называемые «клетки сердечных пороков». Они представляют собой альвеолярные макрофаги, в цитоплазме которых имеются включения гемосидерина буро-желтого цвета. Обнаружение в мокроте большого количества таких клеток свидетельствует о выраженном застое крови в малом круге кровообращения.
Рентгенологическое исследование сердца и легких
Основными рентгенологическими проявлениями митрального стеноза является увеличение левого предсердия и правого желудочка и признаки легочной гипертензии . .
Электрокардиография
Электрокардиографический метод исследования выявляет характерные для митрального стеноза гипертрофию миокарда левого предсердия и правого желудочка.
Гипертрофия миокарда левого предсердия является важнейшим признаком митрального стеноза и обнаруживается у 90% больных с выраженными клиническими признаками порока и синусовым ритмом.
Кроме того, при митральном стенозе у многих больных могут быть зарегистрированы различные нарушения сердечного ритма: мерцательная аритмия, различные виды экстрасистол, пароксизмы суправентрикулярной тахикардии.
Эхокардиография
В настоящее время эхокардиография является наиболее точным и доступным неинвазивным методом диагностики митрального стеноза Эхокардиография позволяет оценить состояние створок митрального клапана, степень стеноза левого атриовентрикулярного отверстия, размеры левого предсердия, правого желудочка.
Осложнения митрального стеноза
Нарушения ритма сердца
Мерцание (фибрилляция) предсердий - одно из наиболее частых осложнений митрального стеноза.
Трепетание предсердий.
Тромбоз левого предсердия и развитие тромбоэмболического синдрома
По данным различных хирургических клиник тромбоз левого предсердия обнаруживается у больных с митральным стенозом во время операции в 15-20% случаев при сохраненном синусовом ритме и в 40-45% случаев при наличии мерцательной аритмии. При изолированном митральном стенозе тромбы в левом предсердии образуются чаще, чем при сочетании митрального стеноза с выраженной митральной недостаточностью.
При мерцательной аритмии создаются все три предпосылки для образования тромба в левом предсердии: нарушение тока (застой) крови, повреждение сосудистой стенки (эндокарда), повышение свертываемости крови. При митральном стенозе затрудняется ток крови из левого предсердия в левый желудочек, а появление мерцательной аритмии устраняет координированное сокращение предсердий и, таким образом, способствует нарушению опорожнения левого предсердия и застою в нем.
Клиническая картина подвижного тромба в левом предсердии зависит от того, насколько быстро и в какой степени тромб перекрывает левое атриовентрикулярное отверстие. Если большой шаровидный тромб внезапно закрывает митральное отверстие, то развивается клиника внезапной смерти больного. Однако иногда закрытие левого атриовентрикулярного отверстия происходит постепенно, в течение 1-3 дней (вероятно, тромб «подрастает» за это время). При таком варианте течения левопредсердного тромбоза больной жалуется на нарастающую одышку, боли в области сердца; появляются бледно-цианотичная окраска лица, «мраморность» кожи конечностей, кончиков пальцев кистей, стоп, кончика носа, уши становятся холодными; Пульс нитевидный, падает артериальное давление, затем нарушается сознание, наступает клиническая смерть.
Для выявления тромба в левом предсердии применяются эхокардиография, мультиспиральная компьютерная томография, электронно-лучевая томография.
Острый отек легких
Отек легких может возникать в любое время суток, и его возникновению часто предшествуют физическая нагрузка или выраженное психоэмоциональное напряжение. Развитие типичной клинической картины, конечно, соответствует альвеолярному отеку. Но иногда у больных наблюдаются приступы удушья без явных симптомов отека легких, то есть без появления пенистой розовой мокроты, влажных хрипов и обильной крепитации в легких. По сути, в этой ситуации речь идет об интерстициальном отеке легких на фоне тяжелой гипертензии в малом круге кровообращения и клинической картине, соответствующей сердечной астме (правильнее, наверно, пользоваться термином «митральная» астма). Нередко у одного и того же больного могут развиваться то приступы удушья («митральная астма»), то приступы классического отека легких.
С развитием правожелудочковой недостаточности приступы удушья и отека легких уменьшаются и даже исчезают.
Кровохарканье, легочные кровотечения
Причины кровохарканья и легочных кровотечений изложены ранее. Следует лишь отметить, что в некоторых случаях наблюдаются профузные легочные кровотечения, представляющие угрозу для жизни больного. Обычно такие кровотечения обусловлены разрывом бронхиальной вены. Так как бронхиальные вены сообщаются с системой легочных вен, выделяющаяся кровь имеет ярко-красный цвет.
Легочная гипертензия
Развитие легочной гипертензии является патофизиологическим этапом эволюции митрального стеноза, но резко выраженная легочная гипертензия многими исследователями рассматривается как осложнение митрального стеноза.
Для выраженной легочной гипертензии характерны одышка и значительная слабость даже при небольшой физической нагрузке, кровохарканье, акцент и расщепление II тона на легочной артерии, диастолический шум относительной недостаточности клапана легочной артерии (шум Грэхема-Стилла), ее расширение (обнаруживается при рентгенологическом исследовании), рентгенологические признаки венозной и активной легочной гипертензии.
Другие осложнения
Митральный стеноз часто осложняется воспалительными заболева ниями бронхопульмоналъной системы (острый или «застойный» хронический бронхит, пневмония, экссудативный плеврит). При дилатации правого желудочка развивается относительная недостаточность трехстворчатого клапана , основным клиническим симптомом которой является систолический шум в области мечевидного отростка, усиливающийся на вдохе.
Диагноз и дифференциальный диагноз
Для опытного врача, хорошо владеющего физикальными методами исследования сердца, прежде всего аускультацией, диагноз митрального стеноза не сложен, если имеется характерная аускультативная картина этого порока сердца - хлопающий или усиленный I тон, щелчок (тон) открытия митрального клапана, протодиастолический шум убывающего характера и нарастающий пресистолический шум.
Течение и прогноз
Митральный стеноз является медленно прогрессирующим пороком. После перенесенной острой ревматической лихорадки (основной причины митрального стеноза) может пройти 10-15 лет до появления отчетливой клинической картины порока, хотя при пристальном исследовании больных, тщательной аускультации и эхокардиографи-ческом исследовании признаки митрального стеноза можно обнаружить уже в первые 1-2 года.
Длительное время больные чувствуют себя хорошо (этот период имеет индивидуальную продолжительность иможет колебаться от 10 до 15 лет), хотя интенсивные физические нагрузки могут вызывать одышку, головокружения, мышечную слабость уже в этом периоде. В последующем через 5-10 лет может развиться тяжелая правожелудочковая недостаточность в связи с прогрессированием стенозирования левого атриовентрикулярного отверстия. Большинство больных митральным стенозом без хирургического лечения порока умирают в возрасте до 50 лет. Продолжительность жизни больных митральным стенозом с момента появления симптоматики сердечной недостаточности четко коррелирует с ее степенью.